إغماء (إغماء ، إغماء). الإغماء العصبي (الإغماء) ما هو الإغماء
إغماء هي واحدة من أهم مشاكل الطب الحديث ؛ هذه الحالات المرضية التي تحدث بشكل متكرر تستدعي انتباه الأطباء من مختلف التخصصات. أظهرت الدراسات السكانية أن ما يقرب من 50٪ من البالغين
الاستشاري: أ.ك. نابرينكو ، دكتوراه في الطب ، أستاذ ، رئيس قسم الطب النفسي ، الجامعة الطبية الوطنية. أ. Bogomolets ، كبير الأطباء النفسيين في وزارة الصحة في أوكرانيا
إغماء هي واحدة من أهم مشاكل الطب الحديث ؛ هذه الحالات المرضية التي تحدث بشكل متكرر تستدعي انتباه الأطباء من مختلف التخصصات. أظهرت الدراسات السكانية أن ما يقرب من 50٪ من البالغين قد عانوا من الإغماء مرة واحدة على الأقل في حياتهم ، لكن عدد زيارات غرفة الطوارئ لهؤلاء المرضى يبلغ 3.5٪. تظهر التجربة السريرية أنه حتى مع الفحص السريري الأكثر شمولاً للمرضى الذين تم إدخالهم إلى العيادة بسبب حالات الغشاء المفصلي ، لا يمكن تحديد السبب الدقيق في 26٪ منهم. وفقًا لـ B.P. جروب وآخرون. عند إجراء دراسات تشخيصية مستهدفة في عموم السكان ، يتم اكتشاف أكثر من 60٪ من حالات الإغماء غير المشخصة. وفقًا لـ S.C. داي وآخرون. ، 3٪ من المرضى الذين تم إدخالهم إلى قسم الطوارئ اشتكوا من الإغماء المتكرر. وجدت دراسة فرامنغهام (N. Engl. J. Med. ، 2002) على مدى 26 عامًا من المتابعة أن حلقة واحدة على الأقل حدثت في حوالي 3٪ من الرجال و 3.5٪ من النساء. يواجه الممارسون صعوبات كبيرة في معرفة سبب نوبات فقدان الوعي وتحديد أساليب التعامل مع هؤلاء المرضى. هذا لا يرجع فقط إلى الطبيعة العرضية للإغماء ، ولكن أيضًا إلى تنوع الأسباب والآليات المسببة للأمراض لحدوثها.
الإغماء ، أو الإغماء ، هو متلازمة تتميز بفقدان للوعي قصير ومفاجئ نسبيًا ، وعادة ما يكون مصحوبًا بفقدان توتر العضلات وسقوط. بعد الإغماء ، يكون الوعي عفويًا ، وعادة ما يتم استعادته بسرعة وبشكل كامل ، وقد يلاحظ أحيانًا التعب والضعف في هذه الفترة.
بعض أشكال الإغماء تسبقها أعراض دماغية (شحوب الجلد الحاد ، والتعرق ، والميل إلى تسرع القلب ، والغثيان ، وطنين في الأذنين ، والدوخة) ، والتحذير من فقدان وشيك للوعي. العلامات السريرية لحالة ما قبل الإغماء (مثل الدوخة) ليست محددة دائمًا.
أفاد ما يقرب من 35٪ من المرضى بتكرار الإغماء خلال ثلاث سنوات من المتابعة ، مع حدوث 82٪ من النوبات المتكررة في العامين الأولين ، وفقًا لدراسة فرامنغهام. معدل الوفيات في المرضى الذين يعانون من إغماء قلبي خلال العام أعلى بكثير (18-33٪) من المرضى الذين يعانون من أسباب غير قلبية (0-12٪) أو إغماء مجهول السبب (6٪). كانت نسبة الخطر المعيارية 1.31 للوفيات الإجمالية ؛ 1.27 لاحتشاء عضلة القلب أو الموت التاجي و 1.06 للسكتة الدماغية المميتة أو غير المميتة. بين المشاركين الذين يعانون من إغماء القلب ، كانت هذه القيم 2.01 على التوالي ؛ 2.66 و 2.01 ، مع إغماء مجهول الأصل - 1.32 ؛ 1.31 و 0.66 ، مع إغماء عصبي - 1.54 ؛ 0.79 و 2.96.
الفيزيولوجيا المرضية
السبب المباشر للإغماء هو انخفاض تدفق الدم إلى الدماغ دون المستوى الضروري للحفاظ على التمثيل الغذائي الطبيعي. السبب الأكثر شيوعًا للانخفاض الحاد في إمداد الدماغ بالدم هو انخفاض ضغط الدم. قد يكون الانخفاض الحاد في ضغط الدم ناتجًا عن انخفاض حاد في النتاج القلبي أو انخفاض واضح في مقاومة الأوعية الدموية الطرفية الكلية. لوحظ انخفاض في تدفق الدم إلى الدماغ دون انخفاض في ضغط الدم مع زيادة كبيرة في مقاومة الأوعية الدماغية أو انسداد الشرايين التي تغذي الدماغ بالدم. بالنسبة لفقدان الوعي تمامًا ، كقاعدة عامة ، يكفي إيقاف تدفق الدم في المخ لمدة 6-8 ثوانٍ أو تقليل إمداد الدماغ بالأكسجين بنسبة 20٪ على الأقل.
يتم التوسط في التنظيم الذاتي للأوعية الدموية للدماغ من خلال التغييرات في عيار الشرايين الصغيرة ، والتي تضيق مع زيادة الضغط عبر الجافية ، وتتوسع مع انخفاض. آلية التنظيم الذاتي ليست مفهومة جيدًا ، ولكن هناك حدًا للضغط الدموي يصبح أقل من توسع الأوعية كافيًا للحفاظ على تدفق الدم الشرياني. في ظل ظروف القابلية الخضرية الفسيولوجية المرتبطة بالعمر ، والتي تكون أكثر وضوحًا في فترتي ما قبل البلوغ والبلوغ ، فإن احتمالية البداية الحادة للقصور الحركي الوعائي ، ونتيجة لذلك ، يكون نقص إمداد الدماغ بالدم هو الأعلى. يُعتقد أنه يتطور بانخفاض حاد (بأكثر من 50٪) ووقف قصير المدى (حتى 20 ثانية) لتدفق الدم في المخ.
تم استكمال دراسة التسبب في الإصابة بأمراض الغشاء المفصلي بشكل كبير بأفكار حول حالات نقص الطاقة التي تكمن وراء معظم العمليات المرضية في الجسم. لقد ثبت أن الآلية الجزيئية الكيميائية للإجهاد التأكسدي ، الناتجة عن انتهاك الخلايا لاستهلاك الأكسجين ، هي واحدة من العوامل الرائدة في تكوين نقص الطاقة مع جميع التغييرات السريرية والممرضة في جسم الإنسان ، في بعض الأحيان الوصول إلى مستوى حرج. نتيجة لنقص الطاقة ، قد يحدث فشل متعدد الأعضاء ، مرتبطًا باستنفاد موارد طاقة الخلية وتطور نقص الأكسجة في الأنسجة.
يُعرف دور العيوب التي تحدث قبل الولادة أو بعد الولادة في الآليات التنظيمية لإمداد الطاقة للأنسجة والأعضاء في تقليل القدرات التكيفية والحد من الاحتياطيات التكيفية للجسم ، والتي تشكل الأساس للتطور اللاحق للاضطرابات التنظيمية متعددة الأشكال. يمكن أن يحدث الإغماء أيضًا عند الأفراد الأصحاء تمامًا عندما يجد الشخص نفسه في ظروف قاسية تتجاوز قدرات التكيف الفسيولوجية الفردية لديه.
في معظم الحالات ، تكون حالات الغشاء المفصلي ذات طبيعة عصبية في المقام الأول ويتم تحقيقها نتيجة لأفعال آليات الانعكاس المشروطة أو غير المشروطة التي تؤثر على نظام تنظيم القلب والأوعية الدموية وتسبب استجابة الجسم للتأثيرات الخارجية. ومع ذلك ، يمكن أن تكون مظهرًا من مظاهر عدم المعاوضة من الأمراض الجسدية الشديدة والعمليات المرضية الدماغية التي تهدد حياة المريض ، مثل ورم الدماغ ، وتمدد الأوعية الدموية الدماغية ، وأمراض القلب ، وما إلى ذلك.
ينظر عدد من المؤلفين في الآليات النفسية الجسدية لتطور هذا الاضطراب ، والتي يمكن توضيحها من خلال مثال حدوثها أثناء متلازمة فرط التنفس. يتميز هذا الأخير بتنفس متسارع يتبع الشعور بنقص الهواء (ضيق التنفس) ، وضيق في الصدر ، والتنفس العميق القهري. تشبه هذه الأعراض الذبحة الصدرية وغالبًا ما تكون مصحوبة بعسر الهضم - البلع ، وانتفاخ البطن ، وما إلى ذلك. التمييز بين فرط التنفس مع صورة سريرية واضحة وأشكاله المزمنة ، والتي غالبًا ما يكون لها مسار بدون أعراض ، والتي تمر دون أن يلاحظها أحد من قبل المرضى ولا يتعرف عليها المتخصصون. في حالة فرط التنفس المزمن ، تنضم أعراض غير محددة مثل التعب الزائد والضعف العام وعدم تحمل التمارين الرياضية. يصفون المسار الدائري لمتلازمة فرط التنفس ، والتي تشتد بسبب الإضافة أو الظهور الأولي للخوف والذعر ("الحلقة المفرغة"). ومع ذلك ، فإن مثل هذه العلاقات السببية ليست واضحة دائمًا. يشير مفهوم التحليل النفسي الذي يشرح الآلية النفسية الجسدية لفرط التنفس والإغماء إلى أن حالة الصراع التي تثير هجومًا تحتوي على عناصر إحباط حقيقي أو متخيل من جهة ، والخوف من فقدان الاعتماد على الأشخاص الذين يوفرون الأمن من جهة أخرى. . غالبًا ما يكون الهجوم نتيجة لموقف يتطلب من المريض أن يكون نشاطًا خارجيًا وحازمًا ونشاطًا عدوانيًا ، وهو نشاط غير قادر على إنتاجه بسبب الشعور بالعجز والضعف أو بسبب الخوف من فقدان شخص مهم يأخذ بعيدًا عن الطاقة ولكنه يضمن السلامة.
يعتبر الإغماء الأكثر شيوعًا هو إغماء الضغط الوعائي ، والذي يمثل 8 إلى 37 ٪ من جميع الحالات.
عند الشباب في السكان الأمريكيين والأوروبيين ، يتراوح تواتر نوبات فقدان الوعي بسبب انخفاض ضغط الدم الانتصابي من 4 إلى 10٪. يرتبط هذا النوع من الإغماء بزيادة مقاومة الأوعية الدموية الطرفية ، ومعدل ضربات القلب ، والتغيرات في ديناميكا الدم داخل الجمجمة ، وما إلى ذلك ، عندما لا تتصدى آليات التكيف بشكل كافٍ لعامل الجاذبية ، وربما تطور نقص التروية الدماغي مع عيادة الإغماء.
تصنيف
اعتمادًا على أسباب حدوثها ، يتم تمييز أنواع الإغماء التالية.
- عصبي المنشأ ، بسبب ردود الفعل التي تسبب توسع الأوعية و / أو بطء القلب: إغماء وعائي مبهمي (بسيط) ؛ إغماء مع متلازمة فرط الحساسية الجيوب السباتية. انخفاض ضغط الدم بعد الأكل. الإغماء الظرفي (عند رؤية الدم ، والسعال ، والعطس ، وتحفيز الجهاز الهضمي - البلع ، والتغوط ، والألم الحشوي ، والتبول أو بعده ، وأثناء وبعد التمرين ، وما إلى ذلك) ؛ الألم العصبي في العصب ثلاثي التوائم أو العصب اللساني البلعومي.
- الانتصاب (نتيجة عدم قدرة الجهاز العصبي اللاإرادي على الحفاظ على آليات تضيق الأوعية ، مما يؤدي إلى انخفاض ضغط الدم الانتصابي ، خاصة مع نقص حجم الدم).
- نقص حجم الدم: النزيف والإسهال ومرض أديسون. انخفاض ضغط الدم الانتصابي للأدوية (مدرات البول والأدوية الخافضة للضغط).
- عدم انتظام ضربات القلب (انخفاض النتاج القلبي ، والذي في هذه الحالة لا يلبي احتياجات الدورة الدموية): انتهاك لأتمتة العقدة الجيبية (متلازمة الضعف و / أو الخلل التنظيمي في العقدة الجيبية) ؛ انتهاك التوصيل الأذيني البطيني. تسرع القلب فوق البطيني الانتيابي والبطين. المتلازمات الوراثية (على سبيل المثال ، متلازمات QT الطويلة ، بروجادا) ؛ خلل في الجهاز المزروع (منظم ضربات القلب ، مقوم نظم القلب ومزيل الرجفان) ؛ عدم انتظام ضربات القلب التي يسببها المخدرات.
- الإغماء في أمراض القلب والأوعية الدموية ("طلبات" الدورة الدموية تتجاوز قدرة القلب) ، أمراض القلب الصمامية ، احتشاء عضلة القلب الحاد ، مرض الشريان التاجي ، اعتلال عضلة القلب الانسدادي ، الورم المخاطي الأذيني ، تسلخ الأبهر الحاد ، مرض التامور ، الدك القلبي ، الانسداد الرئوي ، ارتفاع ضغط الشريان الرئوي.
- الإغماء في ارتفاع ضغط الدم الشرياني مجهول السبب (بسبب انخفاض ضغط الدم الجهازي في البداية) ؛ دماغية وعائية (بسبب نقص تروية جذع الدماغ قصير المدى ، يحدث بدون أعراض عصبية بؤرية) ؛ تصلب الشرايين الفقرية مع تنكس عنق الرحم. متلازمات سرقة العمود الفقري تحت الترقوة (يمكن أن تسبب الإغماء عندما يجب أن يغذي الوعاء الدموي كلا من الطرف العلوي وجزء من الدماغ في وقت واحد) ؛ التعرق المرضي للأوعية العضدية الرأس. الشذوذ في بنية التقاطع القحفي العنقي (على سبيل المثال ، متلازمة سيستين تشابل).
في عدد من التصنيفات ، يتم الجمع بين أنواع الإغماء وفقًا للمسببات ، والتسبب المرضي ، والمظاهر السريرية ، واحتمال الانتكاس. التصنيف الأكثر استخدامًا هو A.S. سميتنيفا وآخرون. ، مما يشير إلى مسببات متعددة للإغماء.
- خلل في نظام القلب والأوعية الدموية:
- إغماء ضاغطة.
- هبوط ضغط الدم الانتصابى؛
- إغماء ظرفي
- إغماء منعكس
- متلازمة فرط التنفس.
- انسداد ميكانيكي لتدفق الدم على مستوى القلب والأوعية الكبيرة:
- انتهاك إيقاع القلب والتوصيل.
- الآفات الوعائية للدماغ.
- فقدان الوعي في أمراض أخرى:
- نقص سكر الدم؛
- الصرع.
- هستيريا.
التشخيص
يبدأ تقييم الإغماء بالتعريف السريري للنوبات المرضية ، والتي يجب أن تتضمن النقاط التالية.
- تحليل المواقف والعوامل التي تثير الإغماء (الإجهاد العاطفي ، الانتقال من الوضع الأفقي إلى الوضع الرأسي ، الارتباط بالإجهاد ، ضغط الجيوب السباتية ، الأدوية ، النشاط البدني ، إلخ) ، تقييم الحالة العقلية للمريض.
- تحديد سمات مسار النوبة (وجود أو عدم وجود حالات مميزة لما قبل الإغماء ، وخصائص فترة ما بعد الهجوم ، والاستجابة للعلاج ، وما إلى ذلك).
- تحليل تاريخ العائلة (يجب إيلاء اهتمام خاص لتحديد الإغماء وحالات الموت المفاجئ بين الأقارب).
- دراسة الجهاز القلبي الوعائي باستخدام طرق التشخيص الحديثة وخوارزميات التشخيص التفاضلي. يجب أن تشمل الفحوصات الجسدية قياس ضغط الدم في تقويم العظام ، ويلزم تسجيل 12 موصلات لتخطيط القلب.
يعتبر التفريق بين الإغماء الحقيقي وحالات عدم الإغماء هو الخطوة التشخيصية الأولى ويؤثر على تكتيكات الفحص اللاحقة. قد يؤدي الفحص الأولي إلى تشخيص محدد أو مشتبه به ، أو عدم وجود إجابة. في هذه الحالة ، لجأ إلى مصطلح "إغماء من المسببات غير الواضحة".
إذا كان هناك اشتباه في حدوث تلف عضوي في القلب أثناء الفحص الأولي أو تم الكشف عن تغيرات في مخطط كهربية القلب ، ينصح هؤلاء المرضى بإجراء فحص للقلب ، بما في ذلك تخطيط صدى القلب ، واختبار الإجهاد والتدابير التي تهدف إلى الكشف عن عدم انتظام ضربات القلب - مراقبة هولتر أو فحص الفيزيولوجيا الكهربية.
إذا لم تعطِ مثل هذه الدراسة نتائج ، في حالات حالات الإغماء المتكررة أو الشديدة ، يوصى بالتشخيص المعتمد لمتلازمات عصبية المنشأ والانتصاب: تدليك الجيوب السباتية واختبار الميل.
يوصى بتدليك الجيوب السباتية للمرضى الذين تزيد أعمارهم عن 40 عامًا والذين يعانون من الإغماء ، والتي لا تزال أسبابها غير واضحة. أثناء الإجراء ، المراقبة المستمرة لتخطيط القلب وضغط الدم إلزامية. يستمر التدليك من 5 إلى 10 ثوانٍ ، ويتم إجراؤه في وضع المريض مستلقيًا على ظهره وفي وضع عمودي. تعتبر النتيجة إيجابية إذا ظهرت أعراض الغشاء المفصلي أثناء التدليك أو بعده مباشرة ، نتيجة توقف الانقباض لأكثر من 3 ثوان و / أو انخفاض ضغط الدم الانقباضي بمقدار 50 ملم زئبق. فن. و اكثر.
يتم إجراء اختبار الإمالة على النحو التالي. بعد خمس دقائق من الراحة في وضع أفقي ، يوضع المريض لمدة 45 دقيقة على طاولة بزاوية 60-70 درجة. لحظة نهاية الاختبار هي استفزاز ما قبل الإغماء أو نهاية وقت الإمالة المحدد. يتم تقييم نتائج اختبار الميل على النحو التالي.
النوع 1. مختلط. أثناء الإغماء ، ينخفض معدل ضربات القلب ، لكنه لا يقل عن 40 نبضة / دقيقة ، أو ينخفض إلى أقل من 40 نبضة / دقيقة ، ولكنه لا يدوم أكثر من 10 ثوانٍ. يسبق انخفاض ضغط الدم انخفاض معدل ضربات القلب.
اكتب 2A. منع القلب بدون توقف الانقباض. ينخفض معدل ضربات القلب إلى أقل من 40 نبضة / دقيقة ، والتي تستمر لأكثر من 10 ثوانٍ ، ولكن لا يتم ملاحظة توقف الانقباض لمدة لا تزيد عن 3 ثوانٍ. يتخطى انخفاض ضغط الدم الانخفاض في معدل ضربات القلب.
اكتب 2 ب. تثبيط القلب مع توقف الانقباض. يستمر توقف الانقباض لأكثر من 3 ثوانٍ ، ويتزامن انخفاض ضغط الدم مع انخفاض معدل ضربات القلب أو يسبقه.
اكتب 3. Vasodepress. أثناء الإغماء ، لا ينخفض معدل ضربات القلب بأكثر من 10٪ من المعدل الأصلي ، باستثناء قصور كرونوتروبيك - في تقويم العظام ، تكون الزيادة في معدل ضربات القلب أقل من 10٪ ، وكذلك الزيادة المفرطة في معدل ضربات القلب - بأكثر من من 130 نبضة / دقيقة في تقويم العظام.
لا يُشار إلى اختبار الميل لتقييم فعالية العلاج للإغماء الفردي دون التعرض لصدمة وخطر كبير من العواقب ، مع وجود أعراض سريرية وعائية مبهمة تسمح بتحديد التشخيص ، عندما لا يغير تأكيد الآلية العصبية من تكتيكات إدارة صبور.
في حالة عدم وضوح أسباب الإغماء ، فإن أهمها الدراسات التالية: الحالة العامة والعصبية ، قاع العين ، اختبارات الدم المعملية (السكر ، النيتروجين المتبقي ، KOS) والبول (البروتين ، الأسيتون ، الجلوكوز ، الرواسب) ، السائل النخاعي ؛ مخطط كهربية الدماغ والتصوير الشعاعي والتصوير بالموجات فوق الصوتية والتصوير المقطعي.
علاج او معاملة
يتم تفسير الأهداف الرئيسية لعلاج المريض المصاب بالإغماء على نطاق واسع: من منع الانتكاسات إلى تقليل مخاطر الإصابة الجسدية والعاطفية من الإغماء المتكرر وخطر الموت.
بعض أحكام العلاج شائعة في المتلازمات الانتصابية والعصبية ، على الرغم من الاختلافات في العوامل الممرضة. ينطبق هذا ، على سبيل المثال ، على رفض العوامل الاستفزازية (مدرات البول ، موسعات الأوعية ، الكحول) ، استبعاد اللحظات الاستفزازية والمحفزة (الارتفاع المفاجئ والوقوف لفترات طويلة ، الاستلقاء أثناء النهار ، ارتفاع درجة الحرارة المحيطة ، الإجهاد ، فرط التنفس ، الإجهاد الكبير ، وما إلى ذلك) ؛ تصحيح المرض الأساسي في القصور الذاتي الأولي والثانوي ، والذي يتجلى في انخفاض ضغط الدم ؛ نقص حجم الدم. زيادة تناول الملح والسوائل (ما يصل إلى 2-2.5 لتر يوميًا).
إذا كانت الطرق غير الدوائية غير فعالة ، فيمكن الإشارة إلى العلاج الدوائي كتدبير إضافي.
للإغماء الانتصابي ، فلودروكورتيزون (0.1-0.2 مجم يوميًا) ، ميدودرين ، النوم على سرير بطرف مرتفع ، استخدام ضمادات البطن و / أو الجوارب المرنة ، المقاعد المحمولة ، وجبات صغيرة متكررة ، تمارين خاصة للساق والبطن ، تقاطع الساقين والقرفصاء. بالنسبة للإغماء المرتبط بمتلازمة الجيوب الأنفية المريضة و / أو ضعف التوصيل الأذيني البطيني ، عند وجود دليل على وجود ارتباط بين اضطراب النظم البطيء والإغماء ، يشار إلى الاستئصال بالقسطرة. في حالة الحالات الغشائية نتيجة تسرع القلب البطيني ، يوصى باستخدام العلاج المضاد لاضطراب النظم (الأدوية المضادة لاضطراب النظم من الفئة الثالثة ، وخاصة الأميودارون ، مفضلة). في بعض أشكال تسرع القلب (موضع بؤرة عدم انتظام ضربات القلب في مجرى تدفق البطين الأيمن) ، تكون الطريقة المفضلة هي الاستئصال بالقسطرة.
يشار إلى زرع جهاز مقوم نظم القلب ومزيل الرجفان للإغماء نتيجة تسرع القلب البطيني الموثق أو الرجفان البطيني عندما لا يمكن تصحيح السبب (على سبيل المثال ، الاعتماد على المخدرات). قد يكون المؤشر التالي للزرع هو إغماء غير موثق ، وربما يرجع ذلك إلى عدم انتظام دقات القلب البطيني أو الرجفان البطيني في احتشاء سابق لعضلة القلب وتسبب تسرع القلب البطيني أحادي الشكل المستمر مع عواقب ديناميكية الدم الخطيرة ، وغياب التشخيص المنافس كسبب للإغماء.
يتم حل النزاعات الشخصية التي لم يتم حلها والتي تكمن وراء الآليات النفسية الجسدية للإغماء من خلال طرق العلاج التحليلية (الديناميكية). يمكن القضاء على النبضات العقلية اللاإرادية الموجهة للجسم ، مثل العدوان الاندفاعي الذي يؤدي إلى النوبات ، عن طريق تمارين الاسترخاء الوظيفي والعلاج بالحركة والتدريب النفسي الجسدي والعلاج بالموسيقى وطرق العلاج النفسي الأخرى. يتم استخدام العلاج البيولوجي (الدوائي) المؤثرات العقلية إذا لزم الأمر.
يجب أن يتم توجيه علاج الأشكال الأخرى من الإغماء إلى الاضطراب المسبب المحدد أو آثاره. بشكل عام ، تشير بيانات الأدبيات إلى أن الإغماء هو أحد الأعراض التي يمكن ملاحظتها أيضًا لدى الأفراد الأصحاء. يعتمد تشخيص مرضى الإغماء كليًا تقريبًا على طبيعة المرض الأساسي. في الأفراد الذين ليس لديهم علامات تلف في نظام القلب والأوعية الدموية أو مرض شديد خارج القلب ، يكون التشخيص مواتياً للغاية.
المؤلفات
- سميتنيف أ.س ، شيفتشينكو إن إم ، جروسو أ. الإغماء // أمراض القلب ، 1988 ، العدد 2 ، ص. 107-110.
- أمراض الجهاز العصبي اللاإرادي / تحرير أ. واين. م ، طب ، 1991 ، 624 ص.
- Ruksin V.V. أمراض القلب الطارئة. سانت بطرسبرغ ، لهجة نيفسكي ، 1997 ، 471 ص.
- Sra JS ، Anderson A.J. ، Sheikh S.H. وآخرون آل. تم تقييم الإغماء غير المبرر من خلال دراسات الفيزيولوجيا الكهربية واختبار إمالة الرأس // آن. كثافة العمليات متوسط ، 1991. - الخامس 114. - ص 9-36.
- جروب ب. اختبار الطاولة المائلة المفاهيم والقيود // PACE ، 1997. - V 20. - N1. - ص 781-787.
- Day S.C، Cook Ef.، Funkenstein H.، Goldman L. تقييم ونتائج مريض غرفة الطوارئ المصاب بفقدان عابر للضمير. // أكون. جيه ميد ، 1982. - V 73. - N2. - ص 15-23.
- ب. شيلوتكو ، S.V. ماكارينكو. معايير تشخيص وعلاج الأمراض الباطنية. الطبعة الثانية. - سانت بطرسبرغ ، 2004.
- بولسون أوب ، ستراندغار س ، إدفينسون إل. التنظيم الذاتي للدماغ // Cerebrovasc. مخ. متعب. القس. - 1990. - N2. - ر 161-192.
- Luban-Plozza B. ، Peldinger V. ، Kroeger F. ، Lederach - Hoffmann K. الأمراض النفسية الجسدية عند موعد الطبيب / Per. معه. للأحمر. الأستاذ. حسنًا ، نابرينكا. - K. ، ADEF - أوكرانيا ، 1997 ، - 328 ص.
- Samoil D. ، Grubb B.P. إغماء وعائي مبهمي؛ الفيزيولوجيا المرضية والتشخيص والنهج العلاجي. // يورو. J. Pecing الكهربية. ، 1992. - V 4. - N2. - ص 234-241.
- إبراهيم م.م ، ترزي ر. انخفاض ضغط الدم الانتصابي: الآلية والإدارة. // أكون. قلب. J. ، 1975. - V 90. - N2. - ص 513-520.
- لينزر إم ، يانغ إي إتش ، إيستر الثالث إم إت. آل. تشخيص الإغماء. الجزء 1: قيمة التاريخ والفحص البدني وتخطيط القلب. // آن. كثافة العمليات متوسط ، 1991. - V 127. - N3. - ص 991.
- ليبسيتز لوس أنجلوس ، مارك إي آر ، كويستنر جيه وآخرون. آل. انخفاض التعرض للإغماء أثناء الميل الوضعي في الشيخوخة. // القوس. كثافة العمليات متوسط ، 1989. - V 149. - N1. - ص 2709-2712.
- الطب النفسي / O. K. Naprenko ، I.Y. فلوخ ، O. Z. Golubkov ؛ للأحمر. الأستاذ. O. K. Naprenka. ك ، صحي "1 ، 2001 ، 584 ص.
تعتبر الاضطرابات المفاجئة في الوعي واحدة من أهم المشاكل في الطب السريري ، لأنها يمكن أن تكون مظاهر لمختلف الأمراض الدماغية والجسدية. يُعد الإغماء أحد أكثر المتغيرات شيوعًا للاضطرابات الانتيابية للوعي (إغماء) الدول، وهي نوبات فقدان الوعي على المدى القصير وضعف نبرة الوضعية مع اضطرابات في نشاط القلب والأوعية الدموية والجهاز التنفسي ولديها مجموعة متنوعة من الآليات المسببة للأمراض.
وفقًا للدراسات السكانية ، كان حوالي 30٪ من البالغين يعانون من إغماء واحد على الأقل ، ويحدث الإغماء في 4-6٪ من المتبرعين ، و 1.1٪ من المرضى في عيادات الأسنان ، خلال أحداث طبية معينة (تنظير المعدة ، المريء ، القصبات الهوائية ، التنظير السيني) ) ، والاستخدام غير المنضبط لبعض الأدوية (فعالة في الأوعية ، ومضادة لاضطراب النظم ، وانخفاض ضغط الدم ، وما إلى ذلك). ومع ذلك ، فإن السبب الأكثر شيوعًا للإغماء هو العديد من الأمراض الدماغية والجسدية.
كل ما سبق يؤكد أهمية وتعدد التخصصات للمشكلة ويتطلب التشخيص المتلازمي والصحي الصحيح في الوقت المناسب من أجل اختيار طرق العلاج المناسبة. في الوقت نفسه ، هناك صعوبات كبيرة في اكتشاف أسباب الإغماء ، والتي لا ترجع فقط إلى الطبيعة العرضية للإغماء وقصر مدتها ، ولكن أيضًا إلى مجموعة متنوعة من الأسباب والآليات المسببة لتطورها. حتى مع إجراء فحص شامل للمرضى في المستشفى ، في حوالي نصف حالات الإغماء ، لا يمكن إثبات سببها ، والمراقبة الديناميكية فقط للمريض تجعل من الممكن تحديد الآليات المسببة للأمراض الرئيسية لتطوير الإغماء.
تصنيف
بالنظر إلى حقيقة أن الإغماء يحدث في الممارسة السريرية للأطباء الباطنيين في أي ملف شخصي ، هناك حاجة إلى نهج موحد لتصنيفهم.
المتميز حاليا:
1. إغماء عصبي: - نفساني ؛ - تهيج ؛ - غير قادر على التكيف ؛ - اضطراب الدورة الدموية.
2. إغماء جسدي المنشأ: - قلبية المنشأ ؛ - كابس الأوعية الدموية ؛ - فقر الدم ؛ - نقص السكر في الدم ؛ - الجهاز التنفسي.
3. الحالات الغشائية تحت التأثيرات الشديدة: - نقص التأكسج ؛ - نقص حجم الدم ؛ - التسمم ؛ - الأدوية ؛ - الضغط العالي.
4. حالات غشي نادرة ومتعددة العوامل: - نيكتيكي ؛ - سعال.
بالإضافة إلى ذلك ، بالنظر إلى الإغماء كعملية تكشفت في الوقت المناسب ، فإن شدة حالات الإغماء مميزة:
1. حالة ما قبل الإغماء: أنا درجة - ضعف ، غثيان ، "الذباب" أمام العينين ؛ الدرجة الثانية - أعراض أكثر وضوحًا موصوفة أعلاه مع عناصر من ضعف النغمة الوضعية.
2. الإغماء: الدرجة الأولى - فقدان الوعي على المدى القصير لبضع ثوان دون متلازمة ما بعد النوبة ؛ الدرجة الثانية - فقدان الوعي لفترة أطول ومظاهر ما بعد النوبة.
حالات نوبات غير إغماء (تُشخَّص عادةً على أنها إغماء)
1. اضطرابات التدهور أو فقدان الوعي:
المتلازمات الأيضية ، بما في ذلك نقص السكر في الدم ، نقص الأكسجة ، فرط التنفس مع نقص سكر الدم.
الصرع. - تسمم؛
نوبات فقري قاعدي عابرة.
2. اضطرابات مشابهة للإغماء دون فقدان الوعي:
الجمدة.
الإغماء النفسي المنشأ (المتغيرات الجسدية) ؛
نوبات ذعر؛
النوبات الإقفارية العابرة (TIA) من الشريان السباتي ؛
اضطرابات في الوعي ، ربما تكون ثانوية للتأثيرات الأيضية على خلفية الأوعية الدموية الدماغية ؛
الهستيريا: المسببات المرضية للإغماء
يرتبط تطور الإغماء بضعف حاد في التمثيل الغذائي للدماغ نتيجة لنقص الأكسجة العميق.
في معظم الحالات ، يكون للإغماء أصل عصبي أولي ، ولكن في الوقت نفسه ، يمكن أن يكون سببًا بسبب أمراض جسدية. في نسبة معينة من الحالات ، يمكن أن يحدث الإغماء أيضًا في الأشخاص الأصحاء عمليًا في ظل ظروف قاسية تتجاوز حدود الاحتمالات الفسيولوجية للتكيف. في هذا الصدد ، يبدو من المناسب التمييز بين رد فعل غشي يتميز بتطور واحد من الإغماء في ظروف قاسية لا تتطلب تدابير علاجية ، ومتلازمة الغشاء التي تحدث مع مجموعة معينة من الاضطرابات الدماغية وأمراض الأعضاء الداخلية. يتميز هذا الأخير بانتشاره في الوقت المناسب من حيث زيادة التكرار والشدة وعدد العوامل المحفزة وإمكانية تطوير حالات انتقالية من الإغماء إلى الصرع نتيجة لتشكيل اعتلال الدماغ بنقص التأكسج.
طريقة تطور المرض
تتنوع آليات الإغماء الممرضة للغاية: عدم كفاية إمداد الدماغ بالدم في اضطرابات ديناميكا الدم الجهازية ؛ نقص تروية الدماغ الموضعي في أمراض الأوعية الدموية الرئيسية والدماغية ، والحد من التمثيل الغذائي للدماغ الناجم عن الاضطرابات غير الديناميكية الدموية (فقر الدم ، ونقص السكر في الدم ، واضطرابات الغاز وتكوين الكهارل في الدم ، وما إلى ذلك). يعتبر نقص الأكسجة الدماغي الرائد في التسبب في الإغماء. نفس القدر من الأهمية هي الاضطرابات الحركية الانعكاسية ، وكذلك ردود الفعل الحشوية المختلفة ، خاصةً العصب المبهم ، والتي ترجع احتمالية ذلك الأساسية إلى وجود عدد كبير من الوصلات الفسيولوجية بين الجهاز الهضمي والقلب والأوعية الدموية.
عند تحليل التسبب في الإغماء ، من الضروري تحديد ليس فقط الآليات التي تسبب الإغماء ، ولكن أيضًا العوامل المؤهبة. بادئ ذي بدء ، من الضروري هنا مراعاة الاستعداد الوراثي. عند دراسة تاريخ العائلة في الأقارب ، من الممكن تحديد أمراض القلب والأوعية الدموية ، واضطرابات الأوعية الدموية الخضرية ، وظواهر الصرع والصرع في كثير من الأحيان. وفقًا لبياناتنا ، يحدث الإغماء في 30٪ من أقارب المرضى الذين يعانون من الإغماء ، في حين أن هناك ميلًا لحدوثه المبكر عند الأطفال مقارنة بالآباء ويحدث عند الآباء والأبناء أو الأمهات والبنات (أقل في كثير من الأحيان في الإخوة والأخوات) .
النقطة المهمة التالية التي تؤهب لحدوث الإغماء هي تطور خلل التنسج ، والذي ، وفقًا لبياناتنا ، يحدث في 63٪ من مرضى الإغماء. قد يشير الجمع بين 5-7 وصمات عار فيها إلى احتمال كبير لخلل التنسج العصبي كعامل إمراضي محتمل في تطور الإغماء. في أغلب الأحيان ، عيوب مثل البنية غير المنتظمة للقدمين ، وضيق الحنك العالي ، والموقع والشكل غير الصحيح للأسنان ، وتشوهات الصدر ، والتباين بين الدماغ وجمجمة الوجه ، والتغيرات في شكل وحجم وموقع الأذنين ، وتغير لون الأسنان. القزحية ، إلخ.
تعتبر أمراض الفترة المحيطة بالولادة المنقولة من الأمراض ذات الأهمية الكبيرة في تطوير الإغماء ، والتي تحدث في 17٪ من المرضى. في أغلب الأحيان ، لوحظ نقص الأكسجة أو الاختناق للجنين وحديثي الولادة نتيجة لأمراض مختلفة للأم أثناء الحمل وأمراض التوليد. في كثير من الأحيان ، يتم الجمع بين صدمة الولادة والعلامات السريرية لخلل التكوُّن ، أي غالبًا ما يتأثر الجهاز العصبي للجنين النامي بشكل غير طبيعي. يتطور الإغماء عند هؤلاء الأطفال في سن مبكرة مقارنة بالأطفال الذين ليس لديهم تاريخ من صدمة الولادة.
وبالتالي ، يمكن التمييز بين الأسس الفيزيولوجية المرضية التالية لتطور الحالات الغشائية: الدونية الأولية للهياكل الدماغية التي توفر ديناميكا الدم المناسبة لأشكال مختلفة من النشاط ، بسبب الاستعداد الوراثي وتطور خلل التنسج وأمراض الفترة المحيطة بالولادة ؛ تشكيل "الاستعداد للإغماء" نتيجة الخلل المتزايد في الهياكل الجذعية على خلفية حالات نقص الأكسجة المتكررة ؛ تطور حالة مرضية مستقرة للدماغ مع وجود خلل في الأنظمة التي توفر تدفق الدم العام والدماغي بشكل كافٍ. المظاهر السريرية للإغماء.
عيادة
حالات الإغماء ، على الرغم من مدتها القصيرة ، هي عملية تتكشف في الوقت المناسب ، حيث يمكن التمييز بين المراحل المتتالية: السلائف (ما قبل الإغماء) ، والذروة (الإغماء الفعلي) والتعافي (ما بعد الإغماء). إن شدة المظاهر السريرية ومدة كل مرحلة من هذه المراحل متنوعة للغاية وتعتمد بشكل أساسي على الآليات الممرضة لتطوير الإغماء ، مما يجعل من المهم للغاية للتشخيص التفريقي تحليل الأعراض بعناية في كل مرحلة من مراحل تطور الإغماء ، وكذلك العوامل التي تثيره. وبالتالي ، فإن معظم حالات الإغماء القلبي تحدث أثناء التمرين أو بعد انتهائها مباشرة.
يتطور الإغماء مع الورم المخاطي ، وهو جلطة كروية في الأذين الأيسر وانخفاض ضغط الدم الانتصابي عند الانتقال من الوضع الأفقي إلى الوضع الرأسي. يلاحظ إغماء Vasodepressor مع الوقوف لفترات طويلة ، في غرفة خانقة. نقص السكر في الدم - مع فترات راحة طويلة في الأكل. نفسية المنشأ - على خلفية التأثيرات العاطفية المهمة للمريض ، إلخ.
مباشرة بعد الموقف الاستفزازي ، تتطور حالة ما قبل الغشاء الدهني ، وتستمر من بضع ثوانٍ إلى عدة دقائق. في هذه المرحلة ، هناك ضعف عام حاد ، دوار غير جهازي ، غثيان ، وميض "الذباب" ، "حجاب" أمام العينين ، هذه الأعراض تنمو بسرعة ، هناك هاجس من احتمال فقدان الوعي أو الضوضاء أو الرنين في الأذنين. في هذه المرحلة ، يكون لدى المرضى الوقت لطلب المساعدة ، وتطبيق تقنيات لمنع فقدان الوعي (الجلوس أو الاستلقاء ، أو خفض رأسك ، أو الخروج ، أو تناول الشاي الحلو ، وما إلى ذلك). على خلفية المظاهر السريرية لحالة ما قبل الإغماء الشائعة لجميع حالات الإغماء في حالة الإغماء الفردي ، من الممكن تحديد بعض ميزاته المهمة للتشخيص التفريقي.
لذلك ، مع الإغماء القلبي ، والألم وعدم الراحة في منطقة القلب ، من الممكن الشعور بنقص الهواء ، والشعور بـ "التوقف" ، و "تلاشي" القلب. في المرضى الذين يعانون من نوبات الصرع الشبيهة بالإغماء ، قبل تطور فقدان الوعي ، قد يحدث إحساس "برأس كبير" ، وخوف غير مدفوع ، وأوهام الإدراك الذوقي والسمعي ، وآلام في البطن مع الرغبة في التبرز ، وما إلى ذلك. التطور من الألم الشديد في المنطقة الشرسوفية أو خلف القص مع الشعور بنقص الهواء ويلاحظ الإغماء عند البلع. السعال الخاص هو سمة من سمات bettolepsy (إغماء السعال). في حالات الإغماء الناجم عن قصور الأوعية الدموية الفقرية ، في مرحلة السلائف ، يتم الكشف عن زيادة الدوخة الجهازية ، والصداع القذالي ، والغثيان ، والاضطرابات البصرية ممكنة في شكل الأبقار الخافتة ، والعمى الشقي ، وما إلى ذلك.
موضوعيا
في فترة ما قبل التنفس ، يلاحظ شحوب الجلد ، فرط التعرق الموضعي أو العام ، انخفاض ضغط الدم ، عدم استقرار النبض ، عدم انتظام ضربات القلب ، اضطراب تنسيق الحركات ، وانخفاض قوة العضلات. يمكن أن ينتهي النوبة في هذه المرحلة أو الانتقال إلى المرحلة التالية - حالة الإغماء الفعلية ، حيث تزداد جميع الأعراض الموصوفة ، يسقط المرضى ببطء ، ويحاولون التمسك بالأشياء المحيطة ، والوعي مضطرب. يختلف عمق فقدان الوعي من غشاوة طفيفة إلى اضطراب عميق يستمر لعدة دقائق. في هذه الفترة ، هناك انخفاض إضافي في ضغط الدم ، وضعف ملء النبض ، والتنفس الضحل ، وارتخاء العضلات تمامًا ، واتساع حدقة العين ، ورد فعلهم للضوء بطيء ، والحفاظ على ردود الأوتار. مع الفقدان العميق للوعي ، من الممكن حدوث تشنجات قصيرة المدى ، وغالبًا ما يكون التبول اللاإرادي منشطًا ، وهو في حد ذاته ليس أساسًا لتشخيص نوبة الصرع ، ولكنه يشير فقط إلى نقص الأكسجة الدماغي الحاد.
ليس من الأهمية بمكان بالنسبة للتشخيص التفريقي تحليل المظاهر السريرية في فترة ما بعد الإغماء. كقاعدة عامة ، يتم استعادة الوعي بشكل سريع وكامل ، ويوجه المرضى أنفسهم على الفور إلى البيئة وما حدث ، ويتذكرون الظروف التي سبقت فقدان الوعي. مدة فترة ما بعد الإغماء من عدة دقائق إلى عدة ساعات. خلال هذه الفترة الزمنية ، يلاحظ الضعف العام ، والدوخة غير الجهازية ، وجفاف الفم ، وشحوب الجلد ، وفرط التعرق ، وانخفاض ضغط الدم ، وعدم اليقين من الحركات. في المرضى الذين يعانون من الإغماء القلبي في فترة الشفاء ، قد يستمر عدم الراحة في منطقة القلب ؛ ويلاحظ الخمول والنعاس والصداع المنتشر بعد الإغماء الذي تطور على خلفية نقص السكر في الدم. قد تستمر الأعراض العصبية البؤرية والدماغية (اضطرابات بصرية ، تنمل ، ضعف في الأطراف ، اضطرابات دهليزي ، إلخ) في فترة ما بعد الإغماء في المرضى الذين يعانون من تلف عضوي في الدماغ (أورام الدماغ ، تمدد الأوعية الدموية في الأوعية الدماغية ، قصور فقري فقري ، إلخ. ).
وبالتالي ، فإن الدراسة الشاملة لخصائص تطور الإغماء في مراحل مختلفة تجعل من الممكن افتراض تحفيزها وتنفيذ آلياتها المسببة للأمراض. طرق لتشخيص وإغماء إغماء
مهام التشخيص
يتضمن نقطتين رئيسيتين - تحديد انتماء النوبة المتقدمة إلى الإغماء ونشأته.
تشخيص اضطرابات الوعي العابرة
في الوقت نفسه ، تتمثل المهمة الرئيسية في المراحل الأولى في تحديد ما إذا كان الإغماء هو أحد أعراض علم الأمراض الجسدية العاجلة (احتشاء عضلة القلب ، الانسداد الرئوي ، النزيف ، إلخ) أو إصابة عضوية في الجهاز العصبي (أورام المخ ، تمدد الأوعية الدموية في الأوعية الدماغية ، وما إلى ذلك) ، والتي لا يمكن تحقيقها إلا من خلال فحص شامل للمريض من قبل أخصائي أمراض الأعصاب والمعالج. إن قصر مدة الإغماء ، وطلب المساعدة الطبية في فترة ما بعد الإغماء أو فترة النشبات ، يعقد التشخيص بشكل كبير ويؤكد على أهمية إجراء دراسة شاملة لبيانات الحالة المرضية ليس فقط على بنية النوبة ، ولكن أيضًا على العوامل الوراثية والأمراض السابقة والعقاقير المستخدمة.
في الوقت نفسه ، إن أمكن ، من الضروري توضيح مع المريض وشهود العيان ملامح فترة ما قبل سن البلوغ والإغماء نفسه ، وكذلك المظاهر السريرية للمرض في فترة النشبات. بعد ذلك ، يجب إجراء دراسة شاملة للحالة الجسدية والعصبية ، والتي ستجعل من الممكن تحديد خطة أخرى لفحص المريض لتوضيح الآليات المسببة للأمراض وأسباب الإغماء.
عند فحص المريض ، يبدو من المناسب الدراسة وفقًا للمخطط التالي:
أنا Anamnesis:
1. عمر المريض وقت الإغماء الأول.
2. العوامل السابقة للإغماء الأول.
3. تواتر الضبطيات وتواترها وصورة نمطية وتسلسلها.
4. العوامل المؤثرة: - الألم. - الوقوف لفترات طويلة - البقاء في غرفة خانقة ؛ - تغيير في وضع الرأس والجسم ؛ - ضغوط التمرين - توتر عاطفي - فترات راحة طويلة في تناول الطعام ؛ - اجهاد - سعال؛ - التبول - البلع - أخرى (يرجى التحديد).
5. طرق وتقنيات لمنع تطور فقدان الوعي: - الانتقال إلى الوضع الأفقي. - تغيير في وضع الرأس ؛ - الأكل والشرب. - هواء نقي؛ - أخرى (يرجى التحديد).
6. المظاهر السريرية في فترة ما قبل الغشاء: - الدوخة وطبيعتها. - صداع الراس؛ - ألم أو انزعاج في الصدر. - وجع بطن؛ - خفقان ، شعور "بالتوقف" ، "تلاشي" القلب ، انقطاعات ؛ - الشعور بنقص الهواء. - طنين في الأذنين؛ - سواد أمام العينين. - الأعراض الأخرى (حدد أي منها) ؛ - مدة فترة ما قبل التوقع.
7. المظاهر السريرية أثناء الإغماء: - وضعية المريض. - لون الجلد (شحوب ، زرقة) ؛ - جفاف الجلد وفرط التعرق. - إيقاع وتواتر التنفس ؛ - الملء والإيقاع ومعدل النبض ؛ - مستوى ضغط الدم - حالة العضلات (انخفاض ضغط الدم ، التوتر ، التشنجات الرمعية) ؛ - لدغة اللسان - خروج البول. - موقف مقل العيون ، حالة التلاميذ ؛ - مدة فقدان الوعي.
8. المظاهر السريرية في فترة ما بعد الإغماء: - سرعة وطبيعة عودة الوعي. - هجوم فقدان الذاكرة - النعاس - صداع الراس؛ - دوخة - عدم الراحة في الصدر. - صعوبة في التنفس - الخفقان والانقطاع. - ضعف عام؛ - مظاهر أخرى (حدد أي منها) ؛ - مدة فترة ما بعد الإغماء.
9. حالة المريض وظهور المرض خارج الإغماء.
10. الأمراض السابقة وما يصاحبها.
11. الأدوية المستخدمة سابقا.
12. ظواهر الصرع في الطفولة وفي الوقت الحاضر (صداع ليلي ، مخاوف ، صراخ ، المشي أثناء النوم ، المشي أثناء النوم ، سلس البول ، التشنجات الحموية ، نوبات اضطرابات الكلام).
13. عوامل وراثية (وجود هجمات مماثلة لفقدان الوعي لدى الأقارب ، وجود تاريخ عائلي لأمراض القلب والأوعية الدموية ، الاضطرابات الخضرية الوعائية ، الصرع ، ظواهر الصرع ، إلخ).
ثانيًا. فحص الحالة الجسدية والعصبية:
1. الفحص الخارجي للمريض مع التركيز على السمات البنيوية وعلامات تطور خلل التنسج.
2. جس وتسمع الأوعية المحيطية.
3. تسمع القلب.
4. قياس ضغط الدم على ذراعين في وضع أفقي ورأسي.
5. فحص الحالة العصبية مع التركيز على الكشف عن أعراض البؤرة الدقيقة.
6. دراسة حالة الجهاز العصبي اللاإرادي: - تحديد النغمة اللاإرادية حسب جداول A.M. Vein. - تحديد التفاعل اللاإرادي (تخطيط الجلد الموضعي والانعكاسي ، منعكس العين Ashner-Dagnini ، منحنيات درجة الحرارة ، اختبار تقويم العظام ، إلخ) ؛ - تحديد الدعم الخضري للنشاط باستخدام عينات من الإجهاد البدني والنفسي النفسي.
ثالثا - طرق البحث الآلي ، إلزامية لجميع المرضى:
1. التحليل العام للدم والبول.
2. سكر الدم أثناء الإغماء ، على معدة فارغة ، منحنى السكر مع ممارسة الرياضة.
3. تخطيط القلب في فترة النشبات في الديناميات ، إذا أمكن أثناء الإغماء.
4. فحص بالأشعة السينية للقلب ، الشريان الأورطي ، الرئتين.
رابعا. فحص إضافي للمرضى حسب المؤشرات:
1. في حالة الاشتباه في حدوث إغماء قلبي المنشأ وفي حالة إغماء مجهول السبب: - فحص بالأشعة السينية للقلب مع تباين المريء. - تخطيط صوتي القلب. - تخطيط صدى القلب. - مراقبة مراقبة تخطيط القلب. - اختبارات تخطيط القلب مع النشاط البدني (اختبار الماجستير ، قياس جهد الدراجة ، إلخ) ؛ - فحص الفيزيولوجيا الكهربية للقلب وفق برنامج خاص (في الأقسام المتخصصة) ؛
2. في حالة الاشتباه في وجود أمراض دماغية عضوية وفي حالة الإغماء مجهول السبب: - الأشعة السينية للجمجمة والعمود الفقري العنقي ، بما في ذلك التصميم الخاص. - فحص قاع العين والمجالات البصرية. - تخطيط كهربية الدماغ - أثار إمكانات الدماغ ، ومراقبة دراسة EEG (مع الاشتباه في نشأة الصرع من الانتيابات) ؛ - تنظير صدى الدماغ والتصوير المقطعي (مع الاشتباه في عمليات الدماغ الحجمي وارتفاع ضغط الدم داخل الجمجمة) ؛ - تصوير دوبلر بالموجات فوق الصوتية (في حالة الاشتباه في أمراض الأوعية الدموية خارج الجمجمة وداخلها).
المراقبة اليومية لتخطيط القلب لدى المرضى الذين يعانون من نوبات إغماء. تعد مراقبة مخطط كهربية القلب بجهاز هولتر طريقة إلزامية للفحص في المرضى الذين يعانون من الإغماء. يشار إلى المراقبة المستمرة لتخطيط كهربية القلب بجهاز هولتر مع التنشيط التلقائي للجهاز للمرضى الذين يعانون من نوبات فقدان كامل للوعي والذين لا يستطيعون إرفاق أو تنشيط "المسجل العرضي" من تلقاء أنفسهم. في حالة الإغماء على أساس أسبوعي أو شهري ، أو حتى مع فترات أطول بين الهجمات ، فإن المراقبة المستمرة لتخطيط القلب لا معنى لها.
أكثر إفادة في هذه الحالات هو مراقبة ECG على أساس الأحداث مع تنشيط الجهاز من قبل المريض وإمكانية إرسال المزيد من إشارة ECG عبر الهاتف. يتم إجراء مراقبة "الحلقة" للهجمات قصيرة المدى ، عندما يكون من الصعب الحصول على وقت لتسجيل مخطط كهربية القلب بانتظام بعد ظهور الأعراض. يعتبر جهاز المراقبة "العروية" هو الأنسب للاستخدام في الأعراض النادرة والخفيفة والمستمرة التي قد تكون ناجمة عن عدم انتظام ضربات القلب.
اختبار الميل
هذه هي الطريقة الأكثر استخدامًا في دراسة آليات الخلل الوظيفي اللاإرادي وتطور الإغماء. في أبسط أشكاله ، يتكون اختبار الإمالة من تغيير موضع جسم المريض من الوضع الأفقي إلى الوضع الرأسي. في الوقت نفسه ، تحت تأثير قوى الجاذبية ، يترسب الدم في الجزء السفلي من الجسم ، وينخفض ضغط ملء الأجزاء اليمنى من القلب ، مما يؤدي إلى مجموعة كاملة من ردود الفعل. عادة ، يزيد هذا التغيير في وضع الجسم من الاستجابة الودية مع تضيق الأوعية الشريانية وزيادة انقباض عضلة القلب.
في المرضى الذين يعانون من SCS ، يزيد هذا من النغمة القلبية المبهمة ويحدث توسع الأوعية الشرياني ، مما قد يؤدي إلى انخفاض ضغط الدم الجهازي المفاجئ والسكتة القلبية مع نوبة فقدان الوعي. تصنيف الاستجابات الإيجابية لاختبار الميل: 1. النوع 1 - مختلط: ينخفض معدل ضربات القلب أثناء الإغماء ، ولكن ليس أقل من 40 نبضة / دقيقة. أو ينقص بأقل من 40 نبضة في الدقيقة ولكن ليس أكثر من 10 ثوانٍ مع أو بدون فترة توقف انقباض أقل من 3 ثوانٍ. قبل انخفاض معدل ضربات القلب ، ينخفض ضغط الدم .2. النوع 2A - مثبط للقلب بدون توقف الانقباض: ينخفض معدل ضربات القلب إلى 40 نبضة / دقيقة على الأقل لمدة 10 ثوانٍ ، لكن توقف الانقباض لا يحدث لأكثر من 3 ثوانٍ. قبل انخفاض معدل ضربات القلب ، ينخفض ضغط الدم 3. النوع 2B - مثبط للقلب مع توقف الانقباض: توقف الانقباض يحدث لأكثر من 3 ثوان. ينخفض ضغط الدم في وقت واحد مع انخفاض في معدل ضربات القلب 4. النوع 3 - كابس الأوعية الدموية: لا ينخفض معدل ضربات القلب بأقل من 10٪ من معدل ضربات القلب أثناء الإغماء.
نتيجة للفحص الجسدي والعصبي الشامل للمريض ، يتم تشكيل التشخيص النهائي ، بما في ذلك ليس فقط المرض الأساسي ، ولكن أيضًا البديل السريري للإغماء بآلياته المسببة للأمراض الرائدة ، والتي توجّه الطبيب إلى إمكانية حدوث مسببات و علاج إمراضي في كل حالة محددة.
الخصائص العامة للإغماء القلبي
يمكن أن تتطور الحالات الغشائية في أمراض القلب المختلفة (احتشاء عضلة القلب ، والتشوهات ، وفشل القلب ، واعتلال عضلة القلب ، وما إلى ذلك) ، مما يؤدي إلى اضطرابات الدورة الدموية الجهازية والدماغية واضطرابات عابرة في التمثيل الغذائي للدماغ. الأسباب الأكثر شيوعًا لهذه الاضطرابات هي الانسداد الميكانيكي لتدفق الدم (مع تضيق الأبهر ، واعتلال عضلة القلب ، وارتفاع ضغط الدم الرئوي ، والورم المخاطي الأذيني ، وما إلى ذلك) وعدم انتظام ضربات القلب ، بالإضافة إلى مزيجها.
يجب ألا يغيب عن الأذهان أن الإغماء قد يكون أول ، وأحيانًا المظاهر السريرية الوحيدة للمرض ، كونه ، على وجه الخصوص ، "عرض إشارة" في اضطرابات ضربات القلب. في مثل هذه الحالات ، غالبًا ما تتم إحالة المرضى الذين لم يسبق أن لاحظهم الأطباء الباطنيون إلى مستشفيات الأعصاب بتشخيص "الحالة بعد نوبة غير معروفة" ، و "أزمة الأوعية الدموية الدماغية" ، و "اضطراب الدورة الدموية في الجهاز الفقري الفقاري" ، إلخ.
عند الشباب في هذه الحالات ، غالبًا ما يتم تشخيص الصرع ، وتوصف مضادات الاختلاج دون فحص قلب شامل ، في حين أن الاضطرابات الانتيابية للوعي ناتجة عن اضطرابات ضربات القلب. بالنظر إلى البيانات المذكورة أعلاه ، يصبح من الواضح أن إجراء دراسة شاملة لنظام القلب والأوعية الدموية باستخدام جميع طرق البحث الحديثة أمر ضروري ، ليس فقط في المرضى الذين لديهم تاريخ من أمراض القلب المحتملة ، ولكن أيضًا في حالات الإغماء والتشنج مجهولة المنشأ. من ناحية أخرى ، فقد ثبت أنه حتى مع الفحص الشامل للقلب للمرضى ، فإن بعضهم لا يجد أي أمراض قلبية تؤدي إلى اضطرابات في ضربات القلب.
هذا يعطي سببًا للقول إن عدم انتظام ضربات القلب يمكن أن يكون سببًا ليس فقط لتلف القلب الأولي ، ولكن أيضًا بسبب عوامل خارج القلب (زيادة الضغط داخل الجمجمة ، وتهيج الأوعية في دائرة ويليس ، وتلف منطقة الوطاء والزمان ، وتكوين شبكي ، وخضري- اضطرابات الأوعية الدموية والغدد الصماء ، وما إلى ذلك) ، والتي بدورها تملي الحاجة إلى فحص عصبي شامل للمرضى الذين يعانون من أمراض الغشاء العضلي نتيجة لاضطرابات ضربات القلب. تغيرات مخطط كهربية القلب تؤدي إلى الإغماء: - الحصار ثنائي العضلة (مزيج من الحصار المفروض على أي فرع من فروع الساق اليسرى - الفروع الأمامية العلوية والخلفية السفلية للساق اليسرى من الحزمة الخاصة به والحصار المفروض على الساق اليمنى لحزمة الرجل ) ؛ - حالات شذوذ أخرى في التوصيل AV (مدة QRS 0.12 ثانية أو أكثر) ؛ - حصار AV (Mobitz I) وخيارات أخرى ؛ - بطء القلب غير المصحوب بأعراض (<50 ударов/мин) или синоатриальная блокада;- синдромы преэкзитации;- удлинение интервала QT;- блокада правой ножки пучка Гиса с элевацией сегмента ST - в отведениях V1 -V3 (синдром Бругада);- негативный зубец T в правых грудных отведениях, эпсилон волна и поздние потенциалы желудочков;- врожденная аритмогенная дисплазия правого желудочка; - Q-инфаркт миокарда.
الحد الأدنى من البروتوكول لدراسات الفيزيولوجيا الكهربية لتشخيص الإغماء:
1. قياس وقت استعادة وظيفة العقدة الجيبية (VVFSU) - أكبر توقف مؤقت بعد التحفيز - بغض النظر عن تردد التحفيز. وقت استعادة العقدة الجيبية المصححة (CVR) هو الفرق بين مدة الإيقاف المؤقت اللاحق للسرعة ومدة الدورة القلبية العفوية. يتم استخدام الحصار المفروض على التنظيم المستقل في حالة الاشتباه في وجود خلل في العقدة الجيبية (في حالة عدم إفادة المؤشرات المذكورة أعلاه).
2. تقييم نظام His-Purkinje يشمل قياس الفاصل الزمني HV (التوصيل من الحزمة الخاصة به إلى عضلة القلب البطيني) في بداية الدراسة وبعد التنبيه الأذيني بتردد متزايد. إذا كانت النتائج مشكوك فيها ، يوصى بإجراء اختبارات دوائية: أجمالين (1 مجم كجم IV) ، بروكاييناميد (10 مجم / كجم IV) ، أو ديسوبيراميد (2 مجم / كجم IV).
3. تقييم عدم انتظام ضربات القلب ، وتحريضه عن طريق التنبيه البطيني المبرمج في منطقتين في البطين الأيمن (قمة وقناة التدفق) ، بترددين للنظم المفروض: أ) 100 أو 120 نبضة في الدقيقة و ب) 140 أو 150 نبضة في الدقيقة مع محفزين خارجيين (يمكن تطبيق حافز إضافي ثالث بشكل إضافي ، مما سيزيد الحساسية ولكنه يقلل النوعية).
4. تقييم عدم انتظام ضربات القلب فوق البطيني الناجم عن أي بروتوكولات سرعة الأذين.
لأول مرة ، قد يحدث إغماء نتيجة عدم انتظام ضربات القلب في فترات عمرية مختلفة ، اعتمادًا على العوامل المسببة. ومع ذلك ، تجدر الإشارة إلى ارتفاع معدل حدوثها في مرحلة الطفولة (مع عيوب خلقية في القلب ، ومتلازمة جيرفيل-لانج-نيلسون ومتلازمة رومانو وارد ، وما إلى ذلك) وفي الفئات العمرية الأكبر سنًا. العوامل المسببة لمثل هذا الإغماء هي الإجهاد البدني أو العاطفي ، ونادرًا ما تحدث أثناء الوقوف لفترات طويلة في غرفة خانقة ، تحت تأثير المنبهات المؤلمة. كقاعدة عامة ، لا يشير المرضى إلى تقنيات لمنع النوبات ، فقط في بعض الحالات يمكن أن يكون الانتقال إلى الوضع الأفقي فعالاً. يتطور الإغماء في وضع مختلف للمريض ، وغالبًا ما يكون مستلقيًا ، ويتكرر عند محاولة النهوض بعد النوبة الأولى في حالة عدم استقرار نظم القلب. عند تحليل مرحلة الإغماء ، يتم لفت الانتباه إلى فترة ما قبل الإغماء القصيرة مع الإحساس غير السار أو الألم في منطقة القلب ، والإحساس "بالتوقف" ، و "التلاشي" للقلب أو الخفقان ، والدوخة غير النظامية ، والضعف العام الشديد ، سواد أمام العينين ، طنين في الأذنين ، شعور بالحرارة في الرأس ، إزعاج في المنطقة الشرسوفية.
في بعض المرضى ، قد تكون فترة ما قبل التنظير غائبة ، مما يؤدي إلى سقوط سريع وصدمة ، مما يجعل هذه النوبات شبيهة بنوبات الصرع. أثناء الإغماء ، يُلاحظ شحوب الجلد ، غالبًا مع acrocyanoea ، والعرق البارد اللزج ، والتنفس الضحل المتكرر مع الزفير الصعب ، وبطء القلب مع معدل ضربات القلب من 32-48 في الدقيقة ، واضطرابات الإيقاع ، في كثير من الأحيان - تسرع القلب حتى 150-180 نبضة في الدقيقة ، قبل توقف الانقباض ، ينخفض ضغط الدم إلى 90/60 مم زئبق ، ثم لا يتم تحديده.
يعاني معظم المرضى أثناء فقدان الوعي من انخفاض ضغط عضلي منتشر ، ومع ذلك ، مع فقدان عميق للوعي والتشنجات والتبول اللاإرادي وعض اللسان ، مما يجعلهم متشابهين أيضًا. نوبات الصرع. عادة ما تكون مدة فقدان الوعي 1-2 دقيقة ، أقل في كثير من الأحيان - تصل إلى 3 دقائق ، وشدة الإغماء هي I-II ، والهجمات الأكثر شدة أقل شيوعًا. على عكس نوبات الصرع ، يعود الوعي على الفور وبشكل كامل ، ولا توجد نوبات فقدان الذاكرة.
في فترة ما بعد الإغماء التي تستمر من 5 دقائق إلى ساعة ، هناك ضعف عام حاد ، وصداع منتشر ، ودوار غير جهازي ، وألم وانزعاج في منطقة القلب ، وفي بعض الحالات ، قد تكون فترة ما بعد الإغماء غائبة. كقاعدة عامة ، تتطور جميع عمليات الإغماء بشكل نمطي ، وغالبًا ما يتم ملاحظة تسلسلها (3-4 على التوالي عند محاولة الاستيقاظ بعد النوبة الأولى في غياب استقرار معدل ضربات القلب). يتراوح تواتر الإغماء من 1-2 في السنة إلى 1-2 في 2-3 أشهر.
وهكذا ، يحدث إغماء القلب بشكل رئيسي بعد الإجهاد البدني أو العاطفي ، ويتميز بالتطور السريع لعلامات قصور الدورة الدموية والتدفق المتسلسل. الإغماء في أشكال معينة من أمراض القلب يحدث الإغماء لدى مرضى تدلي الصمام التاجي (MVP) في 4-6٪ من الحالات. في أغلب الأحيان ، يرتبط تطورها باضطرابات عابرة في ضربات القلب (انقباض البطين ، تسرع القلب الانتيابي ، وما إلى ذلك) ، والتي يتم اكتشافها عند الراحة في 50 ٪ من المرضى ، وأثناء التمرين - في 75 ٪ من الحالات. لا تختلف الصورة السريرية للظروف الغشائية في MVP ، كقاعدة عامة ، عن تلك الموجودة في الإغماء القلبي المنشأ لمسببات أخرى.
يجب أن يؤخذ في الاعتبار أن الإغماء قد يكون أول مظاهر التدلي ، وأحيانًا تكون الوحيدة ، كما يسبق الموت المفاجئ نتيجة الرجفان البطيني. في الوقت نفسه ، يمكن دمجها مع مظاهر عصبية أخرى لـ MVP: الصداع النصفي ، الاضطرابات الخضرية الوعائية مع غلبة النشاط الودي ، النوبات الإقفارية العابرة ، بشكل رئيسي في نظام العمود الفقري ، إلخ. عند فحص المرضى ، وصمات خلل التنسج المتعددة ، الوهن الجسدي ، التعب أثناء الإجهاد البدني والعقلي ، انخفاض الأداء ، ظهور ألم في القلب ، خفقان القلب ، الانقطاعات ، ضيق التنفس أثناء المجهود البدني. في بعض المرضى ، يمكنك الاستماع إلى النفخة الانقباضية في القمة ، وتسجيل تغييرات تخطيط القلب (عدم انتظام دقات القلب الجيبية ، متلازمة WPW ، علامات تغيرات عضلة القلب في الجدار الخلفي ، إلخ).
في الفحص العصبيفي المرضى ، يتم الكشف عن الأعراض البؤرية الدقيقة ، والتي ترجع إلى دونية الهياكل الدماغية ذات الطبيعة الفطرية (مع مراعاة علامات تطور خلل التولد) وحالات نقص الأكسجين المتكررة في الدماغ.
الإغماء في المرضى الذين يعانون من متلازمة فترة QT الطويلة (LQT): الخلقية (متلازمة جيرفيل-لانج-نيلسن ورومانو وارد) والمكتسبة (نقص بوتاسيوم الدم ، نقص كلس الدم ، التسمم بالديجيتال ، الكينيدين ، الفينوثيازيدات ، الأمراض السمية المعدية ، نقص الأكسجة في عضلة القلب ، إلخ.) .) شخصية رائدة في الصورة السريرية للمرض. غالبًا ما تؤدي خصوصية النوبات ، وغياب عدم انتظام ضربات القلب في فترة النشبات ، إلى الإفراط في تشخيص الصرع لدى هؤلاء المرضى ، وخاصة في مرحلة الطفولة ، حيث يصل تواتر التشخيص الخاطئ إلى 20٪. يتطور الإغماء في المرضى الذين يعانون من متلازمة فترة QT الطويلة الخلقية بالفعل في مرحلة الطفولة المبكرة. تحدث الهجمات أثناء الإجهاد البدني والعاطفي ، وهي ناتجة عن تطور الرجفان البطيني ، في كثير من الأحيان - تسرع القلب البطيني ، ونادرًا - توقف الانقباض البطيني ، مما يؤدي إلى فشل القلب الناتج ونقص الأكسجة الدماغي الحاد.
الصورة السريرية للإغماءعلى غرار الإغماء الآخر الذي يسبب عدم انتظام ضربات القلب ، غالبًا ما يكون هناك تشنجات منشط ورمعي ، وتبول لا إرادي. يمكن أن يختلف تواتر النوبات: من واحد في عدة سنوات إلى عدة مرات في اليوم ، مع تقدم العمر ، قد يصبح الإغماء أكثر تكرارًا. بالإضافة إلى الإغماء ، قد يعاني هؤلاء المرضى من نوبات دون فقدان للوعي مع توقف مفاجئ للحركة ، وألم في الصدر (أحيانًا ألم في البطن) ، واضطراب في ضربات القلب ، ودوخة. بالإضافة إلى ذلك ، من الممكن حدوث الموت المفاجئ نتيجة عدم انتظام ضربات القلب الشديدة (توقف الانقباض والرجفان البطيني). يتم الجمع بين الحالات الانتيابية في متلازمة جيرفيل-لانج-نيلسن مع الصمم الخلقي ، والذي لا يتم ملاحظته في متلازمة رومانو وارد. في هؤلاء المرضى وغيرهم ، يوجد انتقال وراثي للمرض ، بينما لا يتم ملاحظة تراكم واضح للأشكال الحادة في الأجيال الهابطة.
ترجع حالات الإغماء في اعتلال عضلة القلب الضخامي بشكل رئيسي إلى وجود انسداد ميكانيكي لتدفق الدم ، في حين أن عدم انتظام ضربات القلب هي عوامل إضافية في تطورها. تتطور هذه الإغماء في الغالب عند الرجال الذين تتراوح أعمارهم بين 40 و 50 عامًا أثناء المجهود البدني ، مصحوبًا بألم في القلب ، وشعور بنقص الهواء ؛ أثناء النوبة ، يتم تسجيل انخفاض في ضغط الدم ، ونبض بطيء ضعيف ؛ نادرًا ما تحدث التشنجات والتبول اللاإرادي.
في فترة ما بعد الإغماء ، لا تحدث الأحاسيس غير السارة في منطقة القلب والضعف العام وفقدان الذاكرة. يتكرر الإغماء بمعدل 1-2 مرات شهريًا إلى عدة مرات في العمر ، وتعتبر الزيادة في تواتر النوبات علامة غير مواتية للتنبؤ. يجب أن يؤخذ في الاعتبار أن استخدام الأدوية ذات التأثير الإيجابي للتقلص العضلي ، وموسعات الأوعية ومدرات البول في مثل هؤلاء المرضى يمكن أن يؤدي إلى زيادة درجة الانسداد الديناميكي وظهور أو تكرار النوبات.
بالإضافة إلى الإغماء ، يمكن الكشف عن الاضطرابات العصبية الأخرى في المرضى الذين يعانون من اعتلال عضلة القلب الضخامي: الصداع الشبيه بالصداع النصفي ، والدوخة ، والحوادث الوعائية الدماغية العابرة ، وفقدان الذاكرة ، والعجز ، وما إلى ذلك. يتم تأكيد التشخيص عن طريق تخطيط صدى القلب.
سبب نادر للإغماء هو الورم المخاطي أو الجلطة الكروية في الأذين الأيسر. يتطور الإغماء في هذه الحالات نتيجة لإعاقة ميكانيكية لتدفق الدم (انسداد الفتحة الأذينية البطينية). تتمثل إحدى سمات الإغماء في هؤلاء المرضى في تطورهم مع تغيير وضع الجسم (عند الانتقال من الوضع الأفقي إلى الوضع الرأسي). خلال هجوم ملحوظ زرقة ، علامات توقف نشاط القلب. يتم تأكيد التشخيص عن طريق تخطيط صدى القلب.
تتطور الحالات الغشائية في احتشاء عضلة القلب نتيجة لنقص الأكسجة الدماغي الناجم عن اضطرابات الدورة الدموية ، ويتم ملاحظتها في 13 ٪ من المرضى. كقاعدة عامة ، يحدث الإغماء مع احتشاء عضلة القلب في الجدار الخلفي ، بينما غالبًا لا توجد متلازمة الألم ، ولا يتم تسجيل علامات تخطيط القلب إلا في اليوم الثاني إلى الخامس من المرض. يمكن أن يكون فقدان الوعي أول أعراض نوبة قلبية متطورة ، ويسبق بداية الصدمة القلبية ، ويعقد مسارها ويجعل تشخيصها صعبًا. في الصورة السريرية للظروف الغشائية في احتشاء عضلة القلب ، يمكن ملاحظة بعض الميزات: تطور الإغماء في أي وضع للمريض ، بالإضافة إلى علامات انهيار القلب (الجلد الشاحب ، العرق البارد اللزج ، ضيق التنفس ، انخفاض ضغط الدم ، القيء ، قلة البول) ، فقدان عميق للوعي ، ميل إلى دورة متسلسلة عند محاولة النهوض بعد النوبة الأولى.
التشخيص ممكن من خلال دراسة ديناميكية لتخطيط القلب وتحديد المتلازمة النخرية الكيميائية الحيوية.
إغماء مهيج
تنشأ نتيجة تهيج وتداعيات من مناطق المستقبل للعصب المبهم مع تكوين ردود فعل مرضية الحشوية. تشمل هذه المجموعة الحالات الغشائية التي تتطور مع الألم العصبي للعصب اللساني البلعومي ، وفرط الحساسية للجيوب السباتية ، والبلع ، وبعض أشكال أمراض الأعضاء الداخلية (تعذر الارتخاء في القلب ، وتشنج المريء ، وآفات القناة الصفراوية ، والاثني عشر ، وما إلى ذلك) ، مثل وكذلك أثناء الدراسات بالمنظار.
يتطور الإغماء في هذه الحالات فقط عند التعرض لعامل استفزازي خاص بكل شكل (البلع ، تهيج الجيوب السباتية ، نوبة ألم خاصة ، إلخ) "تكون فترة ما قبل التقرن قصيرة (عدة ثوان) مع الألم والشعور بالنقص لا يزيد عن دقيقة واحدة من شحوب الجلد الملحوظ ، عرق بارد لزج ، تنفس نادر ، قلة النبض ، نقص التوتر العضلي المنتشر ، فترة ما بعد الانتيابي ، كقاعدة عامة ، غائبة ، تم الكشف عن صورة نمطية واضحة للنوبات.
تتطور الحالات الغشائية المصاحبة للألم العصبي في العصب اللساني البلعومي على خلفية متلازمة الألم الشديدة (الحرق ، وآلام إطلاق النار في جذر اللسان ، والبلعوم ، والبلعوم العلوي ، وغالبًا في الأذن) ، وأحيانًا يسبق الآلام الإغماء ، مما يجعل من الصعب تشخيصهم التفريقي. في مخطط كهربية القلب أثناء مثل هذا الإغماء ، من الممكن تسجيل بطء القلب مع توقف الانقباض لعدة ثوان.
مع فرط الحساسية للجيوب السباتية ، يتطور الإغماء نتيجة لتهيجها ويمكن أن يكون من ثلاثة أنواع: مثبطات القلب (السكتة القلبية يتبعها انخفاض في ضغط الدم) ، والاكتئاب الوعائي (مع انخفاض أولي واضح في ضغط الدم) والدماغ (سريع) فقدان الوعي دون تغيرات واضحة في النبض وضغط الدم).
يحدث الإغماء عند البلع بسبب تناول الطعام ويحدث على خلفية أمراض القلب التاجية المزمنة مع الذبحة الصدرية أثناء الراحة أو المجهود مع أمراض الجهاز الهضمي (رتج المريء ، فتق الحجاب الحاجز ، إلخ). يتم تسجيل علامات نقص تروية عضلة القلب على مخطط كهربية القلب ، وخلال الإغماء ، من الممكن تحديد عدم انتظام ضربات القلب. من الممكن تحديد اعتماد تواتر الإغماء على حالة نشاط القلب (زيادة في تواتر النوبات مع زيادة نوبات الذبحة الصدرية وتدهور تدفق الدم التاجي). في الوقت نفسه ، يتم وصف الإغماء عند البلع أيضًا لدى الأشخاص الأصحاء عمليًا عند تناول المشروبات الباردة والغازية في ظروف ارتفاع درجة الحرارة.
يلاحظ الإغماء الدهليزي في المرضى الذين يعانون من مرض مينيير أو متلازمة ، وإصابات المتاهة ، واعتلال الدهليز المحيطي. في فترة ما قبل التوقع ، يتم ملاحظة الدوخة الجهازية التي تظهر بشكل مذهل على الجانبين. غالبًا ما يحدث هذا الإغماء دون سبب مباشر ، يسقط المرضى فجأة ، غالبًا في نفس الاتجاه ، يصابون بكدمات. غالبًا ما تكون فترة ما بعد الإغماء غائبة. هذا يجعل هذا الإغماء مشابهًا لنوبات الصرع. معايير التشخيص هي حدوث السقوط المفاجئ وفترة قصيرة جدًا من فقدان الوعي ، والدوخة الجهازية المصاحبة لضعف التنسيق ، وغياب المظاهر الخضرية الواضحة (الضعف ، وإغمق العينين ، والتغيرات الواضحة في ضغط الدم ، والنبض ، إلخ. .).
يحدث الإغماء مع تشنج المريء وتعذر القلب عند تناول الطعام أثناء مروره عبر المريء ، والذي غالبًا ما يكون مصحوبًا بالذبحة الصدرية. في الوقت نفسه ، مع المرض طويل الأمد ، يمكن أن يحدث الإغماء بسبب الإجهاد العاطفي وأزمات الألم المختلفة التي لا ترتبط بمرور الطعام. عند تسجيل مخطط كهربية القلب أثناء نوبة فقدان الوعي ، يمكن أيضًا اكتشاف العديد من عدم انتظام ضربات القلب.
وبالتالي ، من أجل تحديد الآليات الممرضة الرائدة للإغماء التهيجي ، من الضروري إجراء فحص جسدي شامل ، في المقام الأول فحص قلبي ، وكذلك دراسة لوظيفة أعضاء الجهاز الهضمي بالاشتراك مع الفحص العصبي و EEG التسجيل لتحديد الخلل الوظيفي لهياكل الدماغ المتوسط. إغماء غير قادر على التكيف
العامل الرئيسي في التسبب في هذه المجموعة من الإغماء
هو قصور وظيفة ارجوتروبيك للجهاز العصبي ، والتي تتجلى في ظروف زيادة الأحمال (المحرك ، الانتصابي ، الحراري ، إلخ) ، وكذلك الظروف البيئية المعاكسة. تشمل هذه المجموعة الإغماء الوعائي المبهمي ، وكذلك الإغماء الانتصابي والإغماء شديد الحرارة. الإغماء الوعائي المبهمي هو النوع الأكثر شيوعًا لفقدان الوعي قصير المدى ، ووفقًا لمؤلفين مختلفين ، فإنه يشكل من 28 إلى 93٪ من حالات الإغماء.
العامل الرئيسي في التسبب في هذه الإغماء هو الانخفاض الحاد في المقاومة الطرفية الكلية مع توسع الأوعية المحيطية. في معظم المرضى ، يحدث الإغماء الأول خلال فترة النمو والبلوغ المكثف ، وعند النساء ، يتم الكشف أحيانًا عن ارتباط الحالات الغشائية بدورة الطمث والحمل. يحدث الإغماء تحت تأثير عوامل استفزازية مختلفة: * البقاء في غرفة مزدحمة ؛ * الوقوف لفترات طويلة ، والتهيج المؤلم ؛ * ردود فعل عاطفية (نوع الدم ، التحضير للحقن ، علاج الأسنان). * الإرهاق والإجهاد البدني ؛ * السخونة الزائدة في الشمس ، في الحمام * فترات الراحة الطويلة في الأكل ، إلخ.
في بعض المرضى ، مع مرور الوقت ، هناك زيادة في عدد العوامل المؤثرة. لمنع الإغماء ، يحاول المرضى الجلوس أو الاستلقاء ، والخروج في الهواء الطلق ، والقضاء على الموقف المؤلم ، ومحفزات الألم ، واتخاذ بضع خطوات على الفور. باستخدام مثل هذه التقنيات ، من الممكن في بعض الأحيان مقاطعة تطور الانتيابي في مرحلة ترقق الدهون. يتطور الإغماء الوعائي المبهمي فقط في وضع مستقيم وله مرحلة واضحة. في فترة ما قبل التوقع ، والتي تستمر من 1-3 دقائق ، هناك سواد أمام العين ، وضعف عام حاد ، طنين في الأذنين ، شعور بالدوار ، لدى المرضى وقت للجلوس ، طلب المساعدة قبل أن يتطور فقدان الوعي . أثناء الإغماء ، يتحول المرضى إلى فرط تعرق شاحب أو موضعي أو عام ، وتنفس نادر ، ويلاحظ انخفاض في ضغط الدم ، ثم يصبح النبض سريعًا ويختفي ، ويلاحظ انخفاض ضغط العضلات المنتشر. مدة فقدان الوعي 1-2 دقيقة. في فترة ما بعد الإغماء ، يُلاحظ ضعف عام حاد لمدة 5-60 دقيقة ، ومن الممكن حدوث صداع منتشر أو موضعي في المناطق الأمامية والصدغية ، والدوخة غير النظامية ، وجفاف الفم.
التسلسل في تطور النوبات أمر نادر الحدوث ، ويتراوح تواترها من 1-2 شهريًا إلى 2-3 سنويًا. يقع أكبر عدد من الهجمات في الفترة من 16 إلى 20 عامًا. في فترة النشبات ، تم الكشف عن الاضطرابات الخضرية الدائمة والانتيابية في المرضى: * ضعف عام. * زيادة التعب. * انخفاض في القدرة على العمل ؛ * ضغط دم غير مستقر. * عدم تحمل درجات الحرارة المرتفعة والمنخفضة ؛ * زيادة البرودة. * اضطرابات التمثيل الغذائي والغدد الصماء (السمنة ، فقدان الوزن ، تأخر ظهور الدورة الشهرية ، السيلان ، قصور الغدة الدرقية أو فرط نشاط الغدة الدرقية ، إلخ) ؛ * اضطرابات في نظم النوم واليقظة ، صعوبة في النوم ، نوم سطحي مع كثرة الاستيقاظ ، قلة الشعور بالراحة بعد النوم ليلاً. * ميل لردود فعل تحسسية. يمكن أن يترافق الإغماء لدى بعض المرضى مع الصداع النصفي وأزمات الودي والغد.
في معظم المرضى ، يتم الكشف عن أعراض البؤرة الدقيقة في الحالة العصبية: الرأرأة مع الاختطاف الشديد لمقل العيون ، وضعف التقارب ، انخفاض ضغط العضلات المنتشر ، انعكاس الأوتار ، عدم تناسق الوجه ، إلخ. ردود الفعل في دراسة المنعكسات الخضرية للموضع و Ashner- اختبار Dagnini. تم الكشف أيضًا عن أنواع مختلفة من الاضطرابات العاطفية (زيادة التهيج ، المظاهر الرهابية ، الخلفية المزاجية المنخفضة ، الوصمات الهستيرية ، إلخ).
معايير تشخيص الإغماء الوعائي المبهمي
وجود عوامل استفزازية واضحة وشروط تطور الإغماء
انطلاق
علامات المتلازمة النفسية في فترة النشبات
نشاط بطيء الموجة EEG أثناء الإغماء.
حالات الغشاء المفصلي في انخفاض ضغط الدم الانتصابي مجهول السبب (متلازمة Shy-Drager) هي السائدة في الصورة السريرية للمرض. انخفاض ضغط الدم الانتصابي مجهول السبب هو مرض يصيب الجهاز العصبي مجهول السبب ، وهو مسار تقدمي ، ومظاهره انخفاض في ضغط الدم في وضع مستقيم.
يتطور الإغماء عندما ينتقل المريض من الوضع الأفقي إلى الوضع الرأسي أو مع البقاء لفترة طويلة في وضع مستقيم. في الحالات الخفيفة ، بعد الاستيقاظ ، يشعر المرضى بالدوار ، وغطاء أمام أعينهم ، وشعور بالحرارة في الرأس ، وطنين في الأذنين ، وهياج محتمل لفقدان الوعي ، بينما الجلد شاحب وانخفاض في يلاحظ ضغط الدم تستمر هذه الحالة لعدة ثوانٍ وتسمى شحمية. في الحالات الشديدة ، بعد حالة التورم الدهني ، يتطور فقدان الوعي لفترات مختلفة ، حيث يكون هناك شحوب واضح وجفاف في الجلد ، وانخفاض في ضغط الدم ، وأحيانًا إلى الصفر ، ومعدل نبض سريع ولكنه مستقر ، ومتوسع التلاميذ ، انخفاض حاد في قوة العضلات ، مع فقدان عميق للوعي من الممكن التبول والتشنجات منشط.
عند الانتقال إلى وضع أفقي ، يرتفع ضغط الدم تدريجياً ، ويعود الوعي ، وهناك ضعف عام حاد ، والنعاس في بعض الأحيان. في فترة النشبات ، في حالة عدم وجود أعراض عصبية بؤرية جسيمة ، تلفت مشية المريض الغريبة الانتباه - خطوة واسعة وسريعة ، تنحني الأرجل قليلاً عند مفاصل الركبة ، ويميل الجسم إلى الأمام ، وينخفض الرأس.
من أجل زيادة عودة الدم الوريدي إلى القلب ، يقوم المرضى بشد عضلات الساقين ، وربطها ، والقرفصاء. بالإضافة إلى الحالات الدهنية والغشائية ، غالبًا ما يعاني المرضى من أعراض أخرى للفشل اللاإرادي التدريجي: نقص أو عدم تعرق ، نبض "ثابت" ، أعراض معدية معوية غير نوعية (إسهال ، إمساك ، فقدان الشهية ، الشعور بامتلاء المعدة بعد الأكل ، إلخ. ) والعجز الجنسي وما إلى ذلك.
معايير التشخيص التفريقي
تطور الإغماء عند الانتقال من الوضع الأفقي إلى الوضع الرأسي
انخفاض ضغط الدم أثناء الإغماء بمعدل ضربات قلب طبيعي
تحديد انخفاض ضغط الدم الوضعي في فترة النشبات (انخفاض في الضغط الانقباضي لا يقل عن 30 ملم زئبق عند الانتقال من الوضع الأفقي إلى الوضع الرأسي)
اختبار الانتصاب الإيجابي (انخفاض حاد في ضغط الدم عند الوقوف في حالة عدم انتظام دقات القلب التعويضي)
التعرف على انخفاض تدريجي في ضغط الدم أثناء اختبار الوقوف لمدة 30 دقيقة
عدم وجود زيادة في تركيز الألدوستيرون والكاتيكولامينات وإفرازها في البول عند الوقوف.
إغماء اضطراب الدورة الدموية
تتطور متلازمة Unterharnscheidt الفقارية الغضروفية مع تنخر العظم الغضروفي وتشوه داء الفقار وبعض الآفات الأخرى في العمود الفقري العنقي. تتصدر الحالات الإغريقية في الصورة السريرية للمرض ، وتحدث في الأشخاص من مختلف الفئات العمرية ، والتي تثيرها المنعطفات وفرط التمدد في الرأس. في فترة ما قبل الغشاء ، يُلاحظ أحيانًا صداع شديد وطنين الأذن وفقدان البصر ، ثم يحدث فقدان مفاجئ وكامل للوعي مع انخفاض ضغط الدم وانخفاض ضغط الدم الواضح في العضلات ، والذي يستمر في فترة ما بعد التنظير.
ترتبط هذه المتلازمة بالتهيج الأولي للعصب الفقري واضطرابات الأوعية الدموية الثانوية في الجهاز الفقاري القاعدي ، مما يؤدي إلى نقص تروية حاد في تكوين شبكي و chiasma. في بعض الحالات ، يسبق تطور النوبات الغشائية الشديدة نوبات سقوط دون فقدان للوعي ، وهو ما يرتبط أيضًا بنقص تروية مفاجئ في جذع الدماغ ، بالإضافة إلى حالة وظيفية خاصة للتكوين الشبكي ، مما يساهم في حدوث اضطرابات دورية. في تنظيم توتر العضلات حتى مع نقص التروية الطفيف.
يعتمد التشخيص ، بالإضافة إلى تحليل شامل لخصائص الإغماء ، على فحص بالأشعة السينية للعمود الفقري ، والذي يكشف عن ظاهرة تنكس عظم عنق الرحم في شكل التهاب مفصلي غير مكشوف ، خلع جزئي وفقًا لـ Kovacs ، إلخ. تعرج) ، تضيق ، إلخ.
تتطور الحالات المزمنة في حالة قصور الأوعية الدموية في حوض الشريان السباتي (غالبًا نتيجة انسداد أحدها) مع ضغط الرقبة ، وأحيانًا بدون سبب واضح ، وهي أقل شيوعًا من فشل الدورة الدموية في الجهاز الفقري. غالبًا ما يحدث فقدان الوعي في الوضع الرأسي للمريض ، ولكن يمكن أن يتطور إلى الجلوس والاستلقاء. غالبًا ما تكون فترة ما قبل التنفس غائبة ، ولكن يمكن ملاحظة الدوخة غير النظامية والضعف العام.
أثناء فقدان الوعي ، يُلاحظ شحوب الجلد ، أحيانًا مع زراق الزرقة ، والتنفس الضحل ، ونبض نادر ، ويمكن أن يرتفع ضغط الدم أو ينقص. لا توجد تشنجات ، أو تبول ، أو لدغة لسان ، أو كدمات أثناء السقوط ، ولا توجد نوبات صرع متسلسلة. في فترة ما بعد الإغماء ، يمكن اكتشاف صداع منتشر ، وضعف عام حاد ، أعراض عصبية بؤرية (شلل جزئي ، ضعف حساسية ، كلام ، إلخ).
إلى جانب الإغماء ، يعاني المرضى من صداع ، وخزل نصفي عابر ، وعمق نصفي ، وتضخم في الدم. يتم تسهيل التشخيص من خلال وجود نبض ضعيف في الشريان السباتي ، عندما يتم الضغط على وعاء صحي ، تزداد الأعراض البؤرية ، ويتم تأكيد انسداد الشريان السباتي عن طريق التصوير فوق الصوتي الدوبلري.
الغشيان مع تمدد الأوعية الدموية في الأوعية الدماغية أمر نادر الحدوث ، ويمكن أن يكون مع تمدد الأوعية الدموية الشرياني في نظام فقري قاعدي وتمدد الأوعية الدموية الشريانية الوريدية. يحدث فقدان الوعي نتيجة ضعف دوران السائل النخاعي في تمدد الأوعية الدموية العملاقة ، وكذلك نتيجة للدموع أو التمزق.
في حالة وجود تمدد الأوعية الدموية العملاقة في فترة ما قبل النزف ، يحدث فقدان للوعي مع ضعف شديد في عضلات الساقين مع تغيرات مفاجئة في موضع الرأس والجذع ، وسقوط المرضى ، وكسر ، وتشنجات ، وتبول ، وعض اللسان ، كقاعدة عامة ، لا تحدث ، أثناء فقدان الوعي ، وكذلك في فترة ما بعد الإغماء ، فمن الممكن تحديد الأعراض العصبية البؤرية العابرة (anisocoria ، الحول ، عدم تناسق الوجه ، aniseflexia ، ردود الفعل المرضية للقدم ، إلخ).
يمكن أن تترافق هذه النوبات مع نوبات السقوط نتيجة لضعف العضلات الشديد دون فقدان الوعي. من الممكن أن تتطور حالات الغشاء المفصلي حتى يتمزق تمدد الأوعية الدموية ، متبوعًا بنزيف تحت العنكبوتية نتيجة لنزيف صغير سكري من خلال جدار تمدد الأوعية الدموية أو تمزق الجدار ، مصحوبًا بتشنج وعائي. في هذه الحالات ، يحدث فقدان للوعي على المدى القصير على خلفية صداع مصحوب برهاب الضوء ، والتقيؤ ، والدوخة غير النظامية ، والشفع ، وضعف البصر ، وأحيانًا يكون من الممكن اكتشاف عضلات الرقبة المتيبسة. في كثير من الأحيان ، يحدث فقدان الوعي عندما يتمزق تمدد الأوعية الدموية مع تطور نزيف تحت العنكبوتية ، بالإضافة إلى الأعراض الدماغية الشديدة (الصداع والقيء) ، يتم الكشف عن المتلازمة السحائية والأعراض العصبية البؤرية ، اعتمادًا على موقع تمدد الأوعية الدموية ونوعها.
يعد تشخيص حالات الإغماء التي تتطور على خلفية تمدد الأوعية الدموية الدماغية أمرًا صعبًا للغاية ، خاصة في الحالات التي يكون فيها الإغماء نادرًا ولا يتم ملاحظة أي أعراض أخرى في فترة النشبات. في الوقت نفسه ، يجب أن يكون تطور فقدان الوعي على خلفية الصداع المصاحب لمتلازمة السحائية أمرًا مثيرًا للقلق فيما يتعلق باحتمال وجود تمدد الأوعية الدموية في الأوعية الدماغية مع تمزق أو تمزق جدارها. البزل القطني وتصوير الأوعية مهمان للتشخيص.
الإغماء مع شذوذ أرنولد كياري
يتميز شذوذ أرنولد كياري بإزاحة أجزاء من المخيخ أو جذع الدماغ إلى القناة الشوكية بسبب ضعف نمو الحفرة القحفية الخلفية. يمكن أن تحدث حالات Syncopal في هذا النوع من الأمراض على خلفية صورة سريرية مفصلة للمرض ، في كثير من الأحيان - في بدايته. يتطور الإغماء مع تغيير في وضع الرأس ، والإجهاد ، والنشاط البدني. ميزتها هي الحفاظ على عدد تقلصات القلب وضغط الدم أثناء فقدان الوعي. في مخطط كهربية الدماغ (EEG) ، يمكنك تسجيل تباطؤ في الإيقاع أثناء النوبة.
الآليات الممرضة لهذه النوبات هي اضطرابات تدفق السائل الدماغي النخاعي وضغط الدماغ المتوسط ، مما يسبب خللًا في أنظمة التنشيط الصاعد للتكوين الشبكي. في فترة النشبات ، يشكو المرضى من الصداع القذالي ، والدوخة ، والغثيان ، والاضطرابات البصرية. يكشف الفحص عن علامات تطور خلل التنسج ، وأعراض عصبية بؤرية في شكل تضييق في المجالات البصرية ، ورأرأة ، وعسر التلفظ ، وزيادة متناظرة في ردود الأوتار والسمحاقي ، وضعف الألم وحساسية درجة الحرارة ، ترنح ، إلخ.
لتوضيح التشخيص ، من الضروري إجراء فحص شامل بالأشعة السينية للمنطقة القحفية الفوقية باستخدام تصميم خاص ، والتصوير المقطعي المحوسب.
إغماء في أورام المخ
في أغلب الأحيان ، يحدث الإغماء مع العمليات الحجمية في الحفرة القحفية الخلفية والفص الصدغي للدماغ. سبب تطورهم هو انتهاك تداول الخمور. تحدث الهجمات عندما يتغير وضع الرأس ، والوقوف فجأة ، في ذروة الصداع ، ويلاحظ اضطرابات تنفسية ودورة شديدة - بطء القلب الشديد ، وانخفاض في ضغط الدم ، وتوقف التنفس. أثناء الهجوم ، يتم الكشف عن أعراض عصبية بؤرية متفاوتة الشدة (anisocoria ، الحول ، شلل جزئي في النظر ، شلل نصفي ، انعكاسات انعكاسية ، ردود فعل مرضية ، إلخ). في فترة ما بعد الإغماء ، قد تستمر الأعراض العصبية البؤرية والدماغية. في فترة النشبات ، غالبًا ما يتم ملاحظة الصداع الناتج عن ارتفاع ضغط الدم وأعراض تلف هياكل الحفرة القحفية الخلفية.
مع العمليات الحجمية في الفص الصدغي ، قد تكون النوبات الشبيهة بالإغماء هي الأعراض السريرية الوحيدة للمرض ، وأحيانًا في هيكل الهجوم ، من الممكن تحديد خدع الذوق أو الإدراك الشمي قبل أو بعد تطوره. لا يسبب التشخيص صعوبة في وجود أعراض دماغية شديدة وفقدان للوعي في ذروة الصداع واكتشاف الأعراض العصبية البؤرية. تنشأ الصعوبات عندما يكون الإغماء هو العرض السريري الوحيد للمرض.
لتوضيح نشأة الحالات الانتيابية ، من الضروري إجراء مجموعة كاملة من الفحص العصبي والجراحة العصبية للمريض: فحص قاع العين ، والمجالات المرئية ، وفحص الأشعة السينية للجمجمة ، وتخطيط صدى الدماغ ، وتخطيط كهربية الدماغ ، والتصوير المقطعي المحوسب ، إلخ.
الإغماء شكل من أشكال الصرع
يمكن أن تكون نوبات الصرع الشبيهة بالإغماء أول ظهور للصرع ، في حين أن نشأتها الحقيقية لا يمكن إثباتها إلا بأثر رجعي ، ولكن مع إضافة النوبات التشنجية العامة الممتدة. العلاقة السريرية بين الإغماء والصرع ، وإمكانية الجمع بينهما في نفس المريض تعكس وجود عامل ممرض مشترك ، وهو نقص الأكسجة الدماغي. يمكن أن تظهر درجات خفيفة من نقص الأكسجة سريريًا عن طريق إغماء بسيط أو المساهمة في تطوير إفراز مفرط التزامن ونوبة صرع. بالإضافة إلى ذلك ، يمكن أن تحدث النوبات الشبيهة بالإغماء كشكل مستقل من الصرع ، كانتقال من الإغماء الحقيقي إلى الإغماء الصرع ، وكذلك تدخل في البنية وتكون أحد مكونات صرع الفص الصدغي.
تحدث نوبات الصرع الشبيهة بالإغماء لأول مرة خلال فترات العمر الحرجة (4-5 ، 12-15 ، 16-18 سنة). يمكن أن تكون العوامل التي تثير النوبات الأولى هي قلة النوم والإرهاق وتناول الكحول. في المستقبل ، قد يكون هناك زيادة في عدد العوامل الاستفزازية ، وتتطور النوبات تحت تأثير العوامل المميزة لاستفزاز الإغماء الوعائي المبهمي (الوقوف لفترات طويلة ، البقاء في غرفة خانقة ، المنبهات المؤلمة ، ردود الفعل النفسية والعاطفية ، إلخ) ، وتحت تأثير العوامل النموذجية لنوبات الصرع الاستفزازية (تناول جرعات صغيرة من الكحول ، مشاهدة التلفاز ، قلة النوم). بالإضافة إلى ذلك ، يجب الانتباه إلى عدم التناقض بين شدة النوبة النامية وطبيعة التأثير الاستفزازي.
يمكن أن تحدث النوبات المنفصلة دون التعرض لعوامل استفزازية ، وقد يعاني نفس المريض من إغماء يتطور تحت تأثير عوامل استفزازية مميزة للإغماء الوعائي المبهمي ، خاصة بإثارة نوبات الصرع ، والتي تحدث أيضًا بشكل عفوي. كقاعدة عامة ، مع نوبات الصرع الإغماء ، يفشل المرضى في تشكيل تقنيات تمنع تطور فقدان الوعي.
على عكس المتغيرات الأخرى للإغماء ، يمكن أن تتطور نوبات الصرع الشبيهة بالإغماء في أي وضع للمريض. عادة ما تكون فترة ما قبل المحاكاة قصيرة ، على غرار فترة الإغماء الوعائي المبهمي. في الوقت نفسه ، في هيكل فترة ما قبل الإحساس ، يمكن مواجهة الظواهر التي يمكن اعتبارها هالة من نوبة الصرع (الشعور "برأس كبير" ، والخوف غير المحفز ، والخداع السمعي والذوقي للإدراك ، وآلام البطن مع الرغبة في التبرز ، وما إلى ذلك). تحدث الهجمات المنفصلة بدون فترة زمنية واضحة.
يحدث فقدان الوعي بسرعة ، فليس لدى المرضى الوقت للجلوس أو طلب المساعدة ، أو السقوط ، أو تلقي إصابات رضحية مختلفة. أثناء فقدان الوعي ، يُلاحظ شحوب الجلد ، زُرقة الأطراف ، فرط التعرق العام ، التنفس المتكرر ، يمكن أن يزيد ضغط الدم وينقص ، ويتم الكشف عن عدم انتظام دقات القلب. في بعض الأحيان أثناء هجوم ، لوحظ التبول ، عض اللسان. في فترة ما بعد الإغماء ، من الممكن حدوث صداع ، وأديناميا ، ونعاس. في الوقت نفسه ، قد تكون فترة ما بعد الإغماء غائبة. في بعض الأحيان يكون هناك فقدان ذاكرة للهجمات الفردية. في المرضى الذين يعانون من نوبات تشبه الإغماء ، تم الكشف عن ميل إلى مسارهم التسلسلي (2-3 على التوالي). هناك نوعان من مسار المرض ممكن قبل تعيين العلاج الممرض: زيادة سريعة في تواتر النوبات مع تطور متلازمة الوهن. الوصول إلى نوبات تشبه الإغماء لاضطرابات انتيابية أخرى للوعي ، بما في ذلك النوبات التشنجية العامة.
في فترة النشبات ، لا يعاني معظم المرضى من أي أعراض أخرى للمرض ، وبعضهم يعاني من صداع نصفي ، وانخفاض في الأداء ، وإرهاق ، واضطرابات معتدلة في التنفس. لا يكشف الفحص الجسدي عن أي أمراض ؛ في الحالة العصبية ، يعاني معظم المرضى من أعراض البؤرة الدقيقة (رأرأة مع اختطاف شديد لمقل العيون ، وضعف التقارب ، انعكاس الأوتار ، ضعف أداء الاختبارات التنسيقية ، إلخ).
يعد تحليل التاريخ العائلي للمرضى أمرًا مهمًا للتشخيص ، حيث يكون من الممكن اكتشاف الصرع وظواهر الصرع والإغماء في كثير من الأحيان أكثر من المرضى الذين يعانون من إغماء من مسببات أخرى. لتوضيح التشخيص ، من الضروري إجراء مراقبة ديناميكية للمريض باستخدام تخطيط كهربية الدماغ المتكرر ، حيث يكون من الممكن غالبًا تحديد ظواهر الصرع (الموجات الحادة ، والقمم ، والارتفاعات ، ومجمعات الموجات البطيئة الحادة ، وإيقاع ألفا مفرط التزامن عالي السعة ، وما إلى ذلك) . في الوقت نفسه ، فإن غياب نشاط الصرع على مخطط كهربية الدماغ ، خاصة في دراسة واحدة ، لا يستبعد بعد طبيعة الصرع للنوبات المرضية.
في ظل ظروف فرط التنفس ، تزداد النسبة المئوية لاكتشاف التغيرات المرضية على مخطط كهربية الدماغ ؛ في بعض الحالات ، تكشف الاختبارات الوظيفية عن نشاط صرع نموذجي. في بعض الأحيان ، لتوضيح نشأة الصرع للنوبات ، من المفيد وصف مضادات الاختلاج ، مما يؤدي إلى انخفاض أو وقف النوبات.
وبالتالي ، فإن معايير تشخيص نوبات الصرع الشبيهة بالإغماء هي مجمع الأعراض التالي ، الذي اقترحه إل جي إروخينا وإن آي ليفيتسكايا في عام 1974:
- التناقض بين الأهمية الوظيفية للعامل الاستفزازي وشدة النوبات ؛
- إمكانية حدوث نوبات متسلسلة بفاصل عدة دقائق ؛
- أصالة فترة ما بعد النوبة (نوم ، صداع ، ارتباك) ؛
- وجود مظاهر عائلية وراثية للصرع.
- التواجد في سلسلة من الهجمات الشبيهة بالإغماء لنوبات فردية ، في طبيعة الصرع التي لا شك فيها ؛
- تحديد نشاط صرع واضح على مخطط كهربية الدماغ لدى مريض مصاب بالإغماء ؛
- ظهور نشاط الصرع أثناء الأحمال الوظيفية ؛
- التأثير الإيجابي للعلاج بمضادات الاختلاج.
علاج مرضى الإغماء
يشمل علاج المرضى الذين يعانون من حالات الإغماء توفير رعاية الطوارئ في وقت الإغماء والعلاج المعقد في فترة النشبات ، مع مراعاة الآليات المسببة للأمراض الرئيسية.
تدابير علاجية أثناء الإغماء
بادئ ذي بدء ، من الضروري تنفيذ إجراءات تهدف إلى تحسين تدفق الدم والأكسجين في الدماغ: القضاء على العوامل المحفزة ، ونقل المريض إلى وضع أفقي ، وتوفير الوصول إلى الهواء النقي ، والخالية من الملابس الضيقة ، وتوصيل الضوء تدليك الجسم. للحصول على تأثير انعكاسي على مراكز التنفس وتنظيم القلب والأوعية الدموية ، يتم عرض استنشاق أبخرة الأمونيا ورش الوجه بالماء البارد.
في حالة الإغماء الشديد وغياب تأثير التدابير المتخذة ، في حالات الانخفاض الواضح في ضغط الدم ، يتم إعطاء عوامل منشط متعاطف: 1 ٪ محلول ميزاتون ، 5 ٪ محلول إيفيدرين ؛ في حالة بطء القلب أو السكتة القلبية ، يشار إلى محلول 0.1 ٪ من سلفات الأتروبين ، والضغط على الصدر ؛ في حالة عدم انتظام ضربات القلب ، يشار إلى الأدوية المضادة لاضطراب النظم. في حالة الإغماء الشديد والطويل الأمد مع الانتهاكات الجسيمة لنشاط القلب والتنفس ، من الضروري تنفيذ مجموعة إجراءات الإنعاش الكاملة مع توفير العلاج العاجل للمريض.
علاج المرضى في فترة النشبات
من الصعب التوصية بنظام علاج موحد للمرضى في فترة النشبات ، لأن الأسباب والآليات المسببة للأمراض لتطوير أنواع مختلفة من حالات الإغماء متنوعة للغاية. لا يمكن تعيين العلاج إلا بعد إجراء فحص شامل للمريض وإثبات تشخيص ليس فقط المرض الأساسي ، ولكن أيضًا توضيح الآليات المسببة للأمراض الرائدة لتطوير الإغماء.
في علاج المرضى الذين يعانون من الإغماء ، يمكن للمرء أن يميز العلاج غير المتمايز ، والذي يتم تحديده للمرضى الذين يعانون من أنواع مختلفة من الإغماء ، والعلاج المتمايز ، المستخدم لعلاج الأشكال السريرية الفردية. يهدف العلاج غير المتمايز إلى تقليل درجة استثارة الأوعية الدموية العصبية والتفاعلية ، وزيادة الاستقرار اللاإرادي والعقلي. لزيادة الاستقرار العقلي ، يتم استخدام العديد من المؤثرات العقلية ، والتي يتم وصفها اعتمادًا على المتلازمة النفسية المرضية الرائدة مع اختيار فردي للأدوية والجرعات ومدة 2-3 أشهر.
مع هيمنة القلق ، يشار إلى تناول سيدوكسين ، ريلينيوم ، إيلينيوم ، غراندوكسين ، وما إلى ذلك. Antelepsin 1 مجم 3-4 مرات في اليوم لمدة 1-1.5 شهر فعال جدا. مضادات الاكتئاب (أميتريبتيلين ، أزافين ، بيرازيدول ، إلخ) موصوفة لحالات الاكتئاب الكامنة والصريحة. مع اضطرابات القلق - المراق الشديد ، يشار إلى استخدام مضادات الذهان (سوناباكس ، فرينولون ، إبلونيوم) تحت سيطرة ضغط الدم.
لزيادة النغمة العامة للجسم ، من الضروري مراعاة نظام العمل والراحة مع النشاط البدني الإلزامي (الجمباز والتزلج وما إلى ذلك). كعلاج دوائي ، يتم استخدام فيتامينات ب والأدوية الفعالة في الأوعية والمنشطات الذهنية. من المهم جدًا تصحيح الاضطرابات الخضرية ، والتي تشمل تمارين التنفس والأدوية الخاصة.
تمارين التنفس، يستخدم لزيادة الاستقرار اللاإرادي ، ويهدف إلى تعليم المريض التشغيل التدريجي ، وإذا أمكن ، التحول إلى التنفس الحجابي ، وتشكيل نسبة بين مدة الاستنشاق والزفير بنسبة 1: 2 ، وإبطاء و (أو) تعميق التنفس . تم تحديد مجمعات الجمباز التنفسي العلاجي المستخدم لتحقيق هذه الأهداف في إرشادات خاصة.
من أجل التصحيح الطبي للاضطرابات اللاإرادية ، يتم استخدام عوامل نباتية: مستحضر من النوع بيلويد (بيلاسون ، بيلاتامينال) ، جرعات صغيرة من حاصرات بيتا (أنابريلين ، أوبزيدان) ، حاصرات ألفا وبيتا مجتمعة (بيروكسان). مع غلبة ردود الفعل الودية ، يتم وصف sydnocarb والكافيين وحمض الأسكوربيك ومستحضرات البلادونا. يجب التأكيد على أنه في جميع الحالات ، يكون علاج الأمراض الخلفية وما يصاحبها أمرًا ضروريًا.
يتم إجراء العلاج المتمايز للمرضى الذين يعانون من أمراض الغشاء المخاطي اعتمادًا على العامل الرئيسي في التسبب في المرض. في حالة الإغماء القلبي ، يتم اختيار الأدوية بالاشتراك مع طبيب القلب. اعتمادًا على المرض الأساسي ، يتم وصف الأدوية التي تعمل على تحسين تدفق الدم التاجي (للإغماء نتيجة الذبحة الصدرية أو احتشاء عضلة القلب) ؛ النترات ، مضادات الكالسيوم ، بابافيرين ، نوش با ، إلخ ؛ جليكوسيدات القلب (مع قصور القلب) ؛ الأدوية المضادة لاضطراب النظم (لاضطرابات ضربات القلب). لانتهاكات التوصيل الأذيني البطيني ، يشار إلى أدوية مجموعة الأتروبين (الأتروبين في قطرات ، أقراص ، حقن ، صبغة البلادونا ، إلخ) وإيزوبروبيل نوريبينفرين (إيزادرين ، ألوبنت). في بعض الحالات ، يمكن استخدام مضادات الاختلاج (ديفينين ، كاربامازيبين) لعلاج عدم انتظام ضربات القلب ، ويمكن ملاحظة التأثير الإيجابي لهذه الأدوية في حالة عدم وجود تأثير من الأدوية المضادة لاضطراب النظم الأكثر شيوعًا.
لعلاج المرضى الذين يعانون من الإغماء الوعائي المبهمي ، كقاعدة عامة ، يتم استخدام العلاج غير المتمايز أعلاه. في الوقت نفسه ، مع زيادة وتيرة الإغماء ، وظهور فرط التزامن لإيقاع ألفا على مخطط كهربية الدماغ وغياب تأثير العلاج المستمر ، يجب تضمين جرعات صغيرة من مضادات الاختلاج في مجمع التدابير العلاجية: الفينوباربيتال 0.05- 0.1 ليلاً ، سيدوكسين 5 ميلي غرام في الصباح وبعد الظهر ، فينليبسين 200-600 ميلي غرام يومياً ، ديفينين 0.1 1-2 مرات في اليوم.
تتمثل مبادئ علاج انخفاض ضغط الدم الانتصابي في الحد من الحجم الذي يمكن أن يشغله الدم عند تغيير موضعه من الوضع الأفقي إلى الرأسي ، وزيادة كتلة الدم التي تملأ هذا الحجم. لهذا الغرض ، يتم استخدام الأدوية التي تسبب تضيق الأوعية (الايفيدرين ، نيالاميد) ، ثنائي هيدروإرغوتامين. ومع ذلك ، يجب استخدامها بحذر شديد يمكن أن يؤدي إلى زيادة ملحوظة في ضغط الدم. يشار أيضا إلى حاصرات بيتا بيندولول.
من أجل منع توسع الأوعية المحيطية ، يتم استخدام obzidan ، والسيروكال والإندوميتاسين لهما نفس التأثير. تدار الأدوية المحتوية على الملح (الكورتيكوستيرويدات الاصطناعية المحتوية على الفلور) والكافيين واليوهمبين ومشتقات التيرامين. يوصف للمرضى نظام غذائي غني بالملح ، ويظهر السباحة ، وربط ضيق للساقين ، وفي الحالات الشديدة ، بدلات خاصة قابلة للنفخ. في علاج المرضى الذين يعانون من إغماء اضطراب الدورة الدموية ، يجب التركيز على تحسين الدورة الدموية الدماغية ، والأكسجين في الدماغ وزيادة مقاومته لنقص الأكسجين.
لهذا الغرض ، تُستخدم العوامل النشطة في الأوعية على نطاق واسع (حمض النيكوتين ، ثلاثي ، كافينتون ، كومبلامين ، ستوجيرون ، إلخ) ، الأدوية التي تعمل على تحسين دوران الأوعية الدقيقة والتمثيل الغذائي للدماغ (سيناريزين ، بيراسيتام ، أمينالون ، إينسيفابول ، يوفيلين ، فيتامينات ب ، نيكوفرين ، إلخ. ). من الضروري علاج المرض الأساسي (تصلب الشرايين ، ارتفاع ضغط الدم الشرياني ، تنخر العظم في العمود الفقري العنقي ، وما إلى ذلك) ، مما أدى إلى اضطرابات الدورة الدموية.
يعتمد علاج المرضى الذين يعانون من نوبات الصرع الشبيهة بالإغماء على المبادئ العامة لعلاج الصرع. يجب أن يخضع المرضى لدورات متكررة من العلاج ، بما في ذلك الجفاف المعتدل (فوروسيميد) والعوامل القابلة للامتصاص (الليديز) وفيتامين ب 6 ومضادات الاختلاج الموصوفة للاستخدام المستمر.
مؤشرات لتعيين مضادات الاختلاج
مقاومة الأدوية الفعالة في الأوعية
وجود الانتيابي ، بما في ذلك نشاط الصرع الواضح على مخطط كهربية الدماغ على خلفية الأحمال الوظيفية ؛
التقدم في بنية النوبات المتكررة للعلامات الأكثر تميزًا للصرع (ذهول ما بعد النوبة ، والارتباك ، والنوم ، وفقدان الذاكرة إلى الوراء ، وما إلى ذلك) ؛
ارتفاع معدل النوبات وميلها إلى التدفق التسلسلي.
يتم استخدام علاجات مختلفة مضادات الاختلاج(فينوباربيتال ، ديفينين ، فينليبسين ، إلخ) مع الاختيار الفردي للجرعات اعتمادًا على تواتر النوبات والتغيرات في مخطط كهربية الدماغ. تظهر للمرضى الذين يعانون من نوبات الصرع والإغماء والأدوية التي تؤثر على تدفق الدم في المخ (نيكوسبان ، كافينتون ، ستوجيرون ، إلخ).
لعلاج متلازمة الجيوب السباتية ، يتم استخدام الكوليني ومزيل الودي ، ويتم إجراء انسداد الجيوب الأنفية عن طريق الرحلان الكهربي مع نوفوكائين. في الحالات الشديدة ، يتم إجراء العلاج بالأشعة السينية على منطقة الجيوب السباتية والعلاج الجراحي (الحرمان من الجيوب الأنفية ، التقشير حول الشريان ، إلخ).
يهدف العلاج المتمايز للإغماء عند البلع في المقام الأول إلى القضاء على أمراض المريء وتصحيح نشاط القلب. كما تستخدم مستحضرات الأتروبين والعوامل النباتية.
لعلاج حالات الغشاء المفصلي مع الألم العصبي للعصب اللساني البلعومي ، مضادات الاختلاج (كاربامازيبين ، فلبروات الصوديوم ، إلخ) ، يتم استخدام عقاقير سلسلة الأتروبين ؛ في الحالات الشديدة من متلازمات الألم المستعصية ، يتم إجراء العلاج الجراحي (قطع العصب ، إلخ. ).
عند تطبيق العلاج المعقد للمرضى الذين يعانون من الإغماء ، من الممكن في معظم الحالات تحقيق تأثير إيجابي مع انخفاض في عدد الهجمات أو وقفها الكامل.
مؤشرات لزرع جهاز تقويم نظم القلب ومزيل الرجفان في الإغماء
1. إغماء مسجل بسبب عدم انتظام دقات القلب البطيني أو الرجفان البطيني مع عدم فعالية العلاج المضاد لاضطراب النظم أو تأثيره المسبق لاضطراب النظم.
2. إغماء غير موثق ، ربما بسبب تسرع القلب البطيني أو الرجفان البطيني:
تاريخ احتشاء عضلة القلب وتسرع القلب البطيني أحادي الشكل (مهم ديناميكيًا) الناجم أثناء EPS ، في غياب أسباب أخرى للإغماء ؛
إغماء غير مبرر في المرضى الذين يعانون من ضعف البطين الأيسر الانقباضي ، في غياب أسباب أخرى للإغماء ؛
متلازمة فترة QT الطويلة ، متلازمة بروغادا ، خلل التنسج البطين الأيمن الناتج عن عدم انتظام ضربات القلب ، اعتلال عضلة القلب الانسدادي الضخامي (التاريخ العائلي للموت المفاجئ في حالة عدم وجود أسباب أخرى للإغماء).
تشبه العديد من الاضطرابات الانتيابية للوعي في مظاهرها السريرية نوبات الصرع ، وهو أمر مهم للتشخيص التفريقي. وفقًا لنتائج مؤلفين مختلفين ، فإن ما يقرب من 20-25 ٪ من المرضى الذين تم تشخيص إصابتهم بالصرع لا يعانون منه على الإطلاق ، أثناء تلقي العلاج الخاطئ.
التشخيص التفريقي للاضطرابات غير الصرعية الانتيابية واسع للغاية ويشمل الإغماء ونوبات الهلع ونوبات الصرع الكاذب والنوبات الإقفارية العابرة واضطرابات النوم والصداع النصفي وحالات نقص السكر في الدم وما إلى ذلك. وأكثرها شيوعًا هي الإغماء ونوبات الصرع الكاذب.
الإغماء هو متلازمة سريرية شائعة تحدث مرة واحدة على الأقل في العمر لدى نصف السكان ، وتمثل ما يقرب من 3٪ من مكالمات الطوارئ و 6٪ من حالات دخول المستشفى. يُعد الإغماء مظهرًا سريريًا للتوقف المؤقت لتروية الدماغ ، حيث يوجد فقدان عابر مفاجئ للوعي ونغمة الوضعية ، مع تعافيه تلقائيًا دون تطور عجز عصبي. تشمل أسباب الإغماء مجموعة من الحالات الفسيولوجية والمرضية.
Syncopations ذات الطبيعة الانعكاسية. من المقبول الآن بشكل عام أن تطور الإغماء المنعكس يرجع إلى النبضات الواردة المفرطة الناشئة عن المستقبلات الميكانيكية الشريانية أو الحشوية. إحدى الآليات المهمة لتطوير مثل هذه الحالات هي منعكس بيزولد ياريش المثبط ، والذي يتطور عند تنشيط المستقبلات الميكانيكية والكيميائية تحت الشغاف الموجودة في الجدار الخلفي السفلي للبطين الأيسر. يبدو أن آلية منعكس Bezold-Yarish على النحو التالي: يؤدي الانسداد الناتج عن التدفق الوريدي في وضع الوقوف إلى زيادة النبضات من هياكل الجهاز العصبي الودي ، مما يؤدي إلى تقلص نشط للبطين الأيسر ، إثارة المستقبلات الميكانيكية داخل القلب ، زيادة نشاط التأثيرات السمبتاوي مع بطء القلب وتوسع الأوعية. في الوقت نفسه ، يتوقف نشاط الأعصاب السمبثاوية فجأة ، بما في ذلك تلك التي تسبب تضيق الأوعية. هذا المنعكس ، مع التحفيز السائد للمستقبلات الكيميائية القلبية ، يحدث أيضًا أثناء نقص التروية أو احتشاء عضلة القلب ، تصوير الأوعية التاجية.
إغماء وعائي مبهمي. الآلية الرئيسية الممرضة للإغماء الوعائي المبهمي (الكابح الوعائي والقلب العصبي) هي منعكس بيزولد ياريش. تم وصف توسع الأوعية كأحد مكونات هذا الإغماء لأول مرة من قبل جون هانتر في عام 1773 في مريض يخضع لعملية استئصال الوريد. تم وصف عنصر آخر من الإغماء (تثبيط إيقاع القلب الناجم عن المبهم) في عام 1889 من قبل فوستر ، الذي اعتقد أن بطء القلب الشديد يقلل من تدفق الدم في المخ إلى مستوى غير كافٍ للحفاظ على الوعي. لاحظ لويس (1932) في دراساته العلاقة بين بطء القلب وتوسع الأوعية ، والتي على أساسها اقترح مصطلح "الإغماء الوعائي المبهمي".
غالبًا ما تسبق الصورة السريرية للإغماء الوعائي المبهمي أعراض بادرية: الشعور بالحرارة في الجسم ، وزيادة التعرق ، والغثيان ، والدوخة ، والضعف العام. تتراوح مدة هذه الفترة من 5 ثوانٍ إلى 4 دقائق (متوسط 1.5 دقيقة). قبل فقدان الوعي ، يلاحظ المرضى الخفقان ، وعدم وضوح ملامح الأشياء ، و "سواد" في العينين. مع تطور الإغماء ، يتم استبدال تسرع القلب بطء القلب (حتى 50 نبضة في الدقيقة أو أقل) ، وهناك انخفاض في ضغط الدم (الانقباضي - ما يصل إلى 70-50 مم زئبق ، الانبساطي - حتى 30 مم زئبق) ، شحوب من الجلد والعرق البارد. النغمة الوضعية ، التي تضمن الحفاظ على الموقف ، تتناقص تدريجياً حتى يتم فقدها تمامًا ، ونتيجة لذلك يسقط المريض ببطء ، كما لو كان يستقر. مع الإغماء الخفيف ، يفقد الوعي لبضع ثوان ، مع إغماء عميق لعدة دقائق. في هذا الوقت ، لا يتلامس المرضى ولا يتفاعلون مع المحفزات الخارجية. يكشف الفحص العصبي عن توسع حدقة العين ، وردود فعل حدقة منخفضة للضوء ، وانخفاض ضغط الدم العضلي المنتشر ، وغياب الأعراض العصبية البؤرية. قد يكون الإغماء العميق مصحوبًا بنوبات قصيرة الأمد من نقص التأكسج ذات طبيعة منشط (أقل في كثير من الأحيان نفضتين أو ثلاث نفضات رمعية) ، والتبول اللاإرادي والتغوط. أثناء السقوط ، يعاني ما يصل إلى 38٪ من المرضى من نوع من الإصابات (كدمات في الجمجمة أو كدمات في الجسم أو سحجات أو إصابات أخرى). بعد عودة الوعي ، يوجه المرضى أنفسهم بشكل صحيح في شخصيتهم ومكانهم وزمانهم ، ويتذكرون الأحداث والأحاسيس الذاتية التي سبقت فقدان الوعي. يمكن أن تستمر فترة التعافي من الرفاهية من 23 دقيقة إلى 8 ساعات (بمعدل ساعة ونصف الساعة). في هذا الوقت ، يشعر أكثر من 90٪ من المرضى بالضعف والضعف العام. التعرق ، والشعور بالحرارة في الجسم بعد الإغماء لوحظ فقط في نصف المرضى.
يعتمد التشخيص على بيانات التاريخ وطرق البحث الإضافية. يتطور الإغماء الوعائي المبهمي غالبًا في المرضى الذين تقل أعمارهم عن 54 عامًا ، وغالبًا عند النساء. عادة لا تتطور في وضع ضعيف. قد يعاني المرضى من عدة نوبات من الإغماء كل عام. في المرحلة التمهيدية ، هناك أحاسيس وعلامات ذاتية تشير إلى زيادة في نغمة الجهاز السمبتاوي: الدوخة ، وزيادة التعرق ، والشعور بالحرارة في الجسم ، والغثيان. يحدث فقدان الوعي ببطء ، على عكس حالات الإغماء والصرع الأخرى ، حيث يفقد المريض وعيه في غضون ثوانٍ.
من بين طرق البحث الإضافية ، تعتبر الاختبارات التقويمية السلبية والفعالة ذات أهمية قصوى في التشخيص ، على الرغم من أن الأخير أقل إفادة. إذا ظهرت على المريض علامات الإغماء (الشعور بالدوار ، والدوار ، وانخفاض ضغط الدم ، وبطء القلب) ، فإن الاختبار يعتبر إيجابيًا ، ويجب إعادة المريض بسرعة إلى الوضع الأفقي الذي يتم فيه استعادة ضغط الدم إلى مستواه الأصلي. إذا كانت هناك مظاهر ذاتية فقط دون ما يصاحب ذلك من بطء القلب وانخفاض ضغط الدم ، فمن المحتمل على الأرجح استبعاد السبب الوعائي المبهمي للإغماء (للإغماء الوعائي المبهمي ، هذه الميزات إلزامية). يمكن زيادة حساسية الاختبار عن طريق التنقيط الوريدي لأيزوبروتيرينول (Isadrine) بجرعة متوسطة تبلغ 2 ميكروغرام / دقيقة. الحد الأقصى لمعدل تعاطي الدواء هو 4 ميكروغرام / دقيقة.
السمة هي التغييرات في تقويم العظام لمؤشرات التحليل الطيفي لإيقاع القلب. في المرضى الذين يعانون من الإغماء الانعكاسي ، عادة في وضع الاستلقاء ، يتم تحديد درجة عالية من التوتر في عمل كل من الجهاز العصبي السمبثاوي والباراسمبثاوي ، مع الغلبة الأولى. يشار إلى النشاط العالي للجهاز العصبي السمبثاوي من خلال زيادة كبيرة في سعة الموجات البطيئة وظهور قمم إضافية في هذا النطاق (0.01-0.1 هرتز). مع تطور الإغماء (في وضع الوقوف) ، لوحظ قمع حاد للتأثيرات المتعاطفة - تختفي الإيقاعات البطيئة تمامًا تقريبًا ، حيث تستمر النغمة المتزايدة للجهاز العصبي السمبتاوي (لوحظ ذروة موجات الجهاز التنفسي في منطقة 0.3 هرتز بسعة 120 وحدة تقليدية ، أي ضعف مستوى الخلفية تقريبًا).
في الوضع التقويمي ، هناك اختفاء شبه كامل للموجات التنفسية (التي يتحكم فيها العصب المبهم) وزيادة في اتساع الموجات البطيئة ، مما يشير إلى زيادة في النشاط الودي.
على مخطط كهربية الدماغ أثناء فقدان الوعي ، لوحظت علامات نقص الأكسجة في الدماغ في شكل موجات بطيئة عالية السعة في جميع الخيوط. مع التصوير بالموجات فوق الصوتية دوبلر عبر الجمجمة أثناء الإغماء ، هناك انخفاض كبير في سرعات تدفق الدم الخطي ، الانبساطي - إلى الصفر. في فترة النشبات ، لا يتم الكشف عن التغيرات في تدفق الدم في المخ.
إغماء بسبب فرط الحساسية للجيوب السباتية (الشريان السباتي). يحتوي الجيب السباتي على مستقبلات بارو وكيميائية ، ونتيجة لذلك يلعب دورًا مهمًا في التنظيم الانعكاسي لمعدل ضربات القلب وضغط الدم ونغمة الأوعية الدموية الطرفية. المرضى الذين يعانون من فرط الحساسية للجيوب السباتية لديهم رد فعل متغير لتحفيز مستقبلات الضغط ، مما يؤدي إلى انخفاض مؤقت في تروية الدماغ ، والذي يتجلى من خلال الدوخة أو الإغماء.
تشبه الصورة السريرية في نواح كثيرة تلك الخاصة بالإغماء الوعائي المبهمي. يمكن أن يؤدي ارتداء طوق ضيق ، وربطة عنق ، وحركات الرأس (إمالة للخلف ، واستدارة إلى الجانبين) إلى حدوث هجوم ، ولكن في معظم المرضى لا يمكن تحديد سبب النوبة بدقة. قد تكون فترة ما قبل الإغماء والحالة النموذجية بعد الإغماء غائبة في بعض المرضى.
عادةً ما تحدث فرط الحساسية للجيوب السباتية عند كبار السن ، وغالبًا عند الرجال. العوامل المؤهبة هي تصلب الشرايين ، ارتفاع ضغط الدم ، داء السكري ، تكوينات الورم في الرقبة ، الضغط على منطقة الجيوب السباتية (تضخم الغدد الليمفاوية ، أورام الرقبة ، النقائل السرطانية من أماكن أخرى). يستخدم اختبار الجيوب السباتية كاختبار تشخيصي. إذا كان هناك توقف الانقباض أثناء تنفيذه لأكثر من 3 ثوانٍ ، ينخفض ضغط الدم الانقباضي بأكثر من 50 مم زئبق. فن. دون تطور إغماء أو 30 ملم زئبق. فن. مع تطوره المتزامن ، يمكن تشخيص هؤلاء المرضى بفرط الحساسية في الجيوب السباتية.
الإيجازات الظرفية. يمكن أن يحدث الإغماء في مجموعة متنوعة من المواقف التي تقلل من عودة الأوردة إلى القلب وتزيد من نشاط العصب المبهم. المسارات المركزية والفعالة للأقواس الانعكاسية لهذه الحالات الغشائية تشبه إلى حد بعيد منعكس بيزولد-ياريش ، ولكن لها درجة مختلفة من التأثيرات التثبيطية للقلب والأوعية. يمكن أن تكون مسارات ردود الفعل الوافرة متعددة ومختلفة حسب موقع التحفيز. يُلاحظ إغماء السعال (bettolepsy) أثناء نوبة السعال ، عادةً في المرضى الذين يعانون من أمراض الجهاز التنفسي (التهاب الشعب الهوائية المزمن ، والسعال الديكي ، والربو القصبي ، وانتفاخ الرئة ، والالتهاب الرئوي الحاد). عند السعال ، هناك زيادة في الضغط داخل الصدر ، وتهيج في المستقبلات العصبية المبهمة الموجودة في أعضاء الجهاز التنفسي ، وانتهاك تهوية الرئة أثناء السعال لفترات طويلة ، وانخفاض تشبع الأكسجين في الدم. يمكن أن يحدث الإغماء أثناء الإجراءات الطبية المختلفة (الحقن ، وخلع الأسنان ، والبزل الجنبي والبطن ، وما إلى ذلك) بسبب الإحساس الفعلي غير السار (الألم) وانطباع المريض. ترتبط حالات الغشاء المفصلي أثناء البلع بزيادة نشاط العصب المبهم و (أو) زيادة حساسية الآليات الدماغية ونظام القلب والأوعية الدموية للتأثيرات المبهمة. تحدث هذه الحالات ، كقاعدة عامة ، في الأشخاص الذين يعانون من أمراض المريء (رتج ، تضيق المريء) ، الحنجرة ، المنصف ، مع فتق الحجاب الحاجز. يحدث الإغماء أثناء التبول في كثير من الأحيان عند الرجال الأكبر سنًا أثناء التبول أو بعده مباشرةً.
الإغماء في انخفاض ضغط الدم الانتصابي. انخفاض ضغط الدم الانتصابي هو انخفاض في ضغط الدم لدى الشخص يحدث عند الانتقال من وضعية الاستلقاء إلى وضعية الوقوف ويسبب ظهور الأعراض ، لا سيما بسبب انخفاض تدفق الدم إلى الدماغ. هناك آليتان لتطوير انخفاض ضغط الدم الانتصابي - اختلال وظيفي في الأجزاء القطاعية فوق القطعية من الجهاز العصبي اللاإرادي وانخفاض حجم الأوعية الدموية. قد يترافق انخفاض حجم الدم في الدورة الدموية مع فقدان الدم والقيء والإسهال وزيادة التبول اللاإرادي. مع الفشل اللاإرادي ، لا توجد استجابة ديناميكية كافية لتغيير وضع الجسم ، والذي يتجلى في انخفاض ضغط الدم الانتصابي. في التسبب في المرض ، يتم لعب الدور الرئيسي من خلال الاضطرابات في إفراز النوربينفرين عن طريق الألياف المتعاطفة الصادرة ، والأدرينالين عن طريق الغدد الكظرية والرينين عن طريق الكلى ؛ نتيجة لذلك ، على الرغم من تغير وضع الجسم ، لا يوجد تضيق في الأوعية المحيطية وزيادة مقاومة الأوعية الدموية ، وزيادة في حجم السكتة الدماغية ومعدل ضربات القلب. تمت مناقشة أسباب انخفاض ضغط الدم الانتصابي وأشكال أمراض تصنيف الأنف ، حيث يكون المتلازمة الرئيسية ، في الفصل. 30 "الاضطرابات الخلقية".
إغماء عند التعرض لعوامل متطرفة. من الضروري تسليط الضوء على حالات الإغماء التي تحدث عند الأشخاص الأصحاء على خلفية التعرض لعوامل متطرفة تتجاوز الاحتمالات الفسيولوجية الفردية للتكيف. وتشمل هذه نقص الأكسجين (نقص الأكسجين في الهواء المستنشق ، على سبيل المثال ، في غرفة مغلقة ، على ارتفاع جبل) ، ونقص حجم الدم (إعادة توزيع الدم "الرأس - الساقين" مع انخفاض حجم الدم في أوعية الدماغ عند الاختبار على جهاز طرد مركزي) ، تسمم ، دواء ، ضغط عالي (مع وجود فائض من الأكسجين تحت الضغط ، في غرف الضغط). في قلب التسبب في الإغماء الناجم عن كل هذه الأسباب هو الانتيابي الوعائي الخضري. ومع ذلك ، فإن الظروف الغشائية التي حددها O. A. Stykan في عام 1989 كمجموعة منفصلة ، والتي تتطور عندما يتعرض جسم الإنسان لعوامل بيئية شديدة ، مهمة من الناحية العملية البحتة ، خاصة عندما يتعلق الأمر بمشاكل بيئة العمل وعلم وظائف الأعضاء.
إغماء القلب. يتطلب الحفاظ على ضغط دم ثابت توازنًا مثاليًا بين النتاج القلبي والمقاومة الطرفية الكلية. عادة ما يتم تعويض النقص في المقاومة الطرفية الكلية عن طريق زيادة النتاج القلبي.
أمراض القلب العضوية. في المرضى الذين يعانون من أمراض القلب العضوية (تضيق الأبهر ، اعتلال عضلة القلب الضخامي الانسدادي ، اعتلال عضلة القلب مجهول السبب الموسع) ، لا يزيد النتاج القلبي بشكل كاف استجابة لانخفاض المقاومة الطرفية الكلية ، والنتيجة هي انخفاض واضح في ضغط الدم. يعتبر انخفاض ضغط الدم الشديد والإغماء سمة من سمات جميع أشكال أمراض القلب تقريبًا ، حيث يكون النتاج القلبي ثابتًا نسبيًا ولا يزيد استجابة للتمرين.
الإغماء الذي يحدث أثناء المجهود البدني هو أكثر ما يميز تضيق الأبهر الشديد والأمراض الأخرى التي يوجد فيها عائق ميكانيكي لطرد الدم من البطينين. مع المقاومة العالية لتدفق الدم من البطين الأيسر ، هناك عدم استقرار في الدورة الدموية ، والذي يتجلى من خلال زيادة انقباض البطين ، وانخفاض حجم الغرفة ، وانخفاض الحمل اللاحق. في التسبب في الإغماء ، يمكن لعب دور مهم من خلال انخفاض المقاومة الطرفية الكلية بسبب إضعاف ردود الفعل من مستقبلات الضغط الشريان السباتي والأبهري.
في المرضى الذين يعانون من عيوب خلقية في القلب ، حيث يخرج الدم من البطين الأيمن إلى اليسار ، أو يكون هناك انسداد ميكانيكي لتدفق الدم ، أو كليهما (على سبيل المثال ، مع رباعية فالو) ، فإن آلية تطور الإغماء هي على غرار ما هو موضح أعلاه. قد يؤدي انسداد كبير في الصمام الاصطناعي أيضًا إلى إغماء عرضي. يمكن أن يكون انخفاض ضغط الدم الجهازي والإغماء مظهرًا خطيرًا للانسداد الرئوي أو ارتفاع ضغط الدم الرئوي الأولي الشديد. تؤدي كلتا الحالتين إلى إعاقة كبيرة لتدفق الدم من البطين الأيمن وانخفاض في امتلاء القلب الأيسر.
نقص تروية القلب. في المرضى الذين يعانون من أمراض القلب التاجية ، يمكن أن يحدث الإغماء نتيجة العديد من العوامل. أكثر أسبابها شيوعًا هو اضطرابات ضربات القلب (تسرع ضربات القلب وبطء). في المرضى الذين يعانون من انخفاض في وظيفة البطين الأيسر ، وكذلك مع احتشاء عضلة القلب الأولي ، ينبغي النظر في تسرع القلب البطيني الانتيابي كسبب محتمل للإغماء أولاً. يمكن ملاحظة انتهاكات نظام التوصيل للقلب (العقدة الجيبية ، العقدة الأذينية البطينية ، الحزمة الأذينية البطينية (الحزمة) وفروعها تحت الشغاف (ألياف بركنجي)) في نقص تروية عضلة القلب الحاد والمزمن.
يجب أن ينبه الإغماء أثناء التمرين في المرضى الذين يعانون من مرض الشريان التاجي الطبيب كعلامة محتملة لنقص تروية عضلة القلب الشديد أو فشل البطين الأيسر الشديد ، حيث لا يتم زيادة النتاج القلبي لممارسة الرياضة بشكل كافٍ. قد يحدث إغماء الانعكاس والإغماء الوعائي المبهمي أثناء نقص تروية عضلة القلب الحاد أو بعد ضخه في الموقع الإقفاري. في هذه الحالة ، يحدث تنشيط المستقبلات الميكانيكية والكيميائية في الجزء الخلفي السفلي من البطين الأيسر ، مما يؤدي إلى تطور رد الفعل المثبط لـ Bezold-Yarish.
عدم انتظام ضربات القلب. يمكن أن يحدث الإغماء مع اضطرابات ضربات القلب - بطء القلب أو عدم انتظام دقات القلب. عندما يحدث عدم انتظام ضربات القلب ، ينخفض النتاج القلبي وبالتالي التروية الدماغية بشكل ملحوظ ، مما قد يؤدي إلى تطور حالة إغماء. درجة بطء القلب أو عدم انتظام دقات القلب هي أحد العوامل التي تحدد شدة الأعراض الدماغية.
غالبًا ما يحدث الإغماء الناجم عن عدم انتظام ضربات القلب بعد سن 50 عامًا ، وخاصة عند الرجال. يتميز اضطراب النظم البطاني بفترة قصيرة ، أقل من 5 ثوانٍ ، قبل سن البلوغ. مع عدم انتظام دقات القلب البطيني ، يكون أطول - من 30 ثانية إلى دقيقتين. قد يلاحظ المرضى انقطاعات في عمل القلب. يتطور الهجوم في وضع الوقوف والاستلقاء. خلال فترة فقدان الوعي ، لوحظ زرقة في الجلد. بعد استعادة الوعي ، يشعر المرضى عادة بحالة جيدة ، على عكس الإغماء المنعكس ، حيث تظهر أعراض ضعف الصحة بشكل ملحوظ.
في سوابق المريض ، يكون لدى مرضى القلب العضوي مؤشرات على الروماتيزم أو مرض نقص تروية القلب أو قصور القلب أو أمراض القلب الأخرى. يساعد الاشتباه في أسباب الإغماء القلبي في ارتباطه بالنشاط البدني ، وألم القلب أو الصدر ، وخصائص نوبة الذبحة الصدرية ، ووجود التلاشي ، والانقطاعات في عمل القلب قبل فقدان الوعي. يساعد تخطيط كهربية القلب ومراقبة هولتر في تحديد التشخيص. يتم إثبات متلازمة الجيوب الأنفية المريضة كسبب للإغماء عندما يتم تسجيل توقف الجيوب الأنفية لمدة تزيد عن 3 ثوانٍ أو بطء القلب الجيوب الأنفية بأقل من 40 نبضة في الدقيقة المرتبطة بفقدان الوعي أثناء مراقبة هولتر. تم تحديد الأسباب المحتملة لتسرع القلب فوق البطيني باستخدام دراسات تخطيط كهربية القلب غير الغازية والجائرة. قد يكون وجود مسارات إضافية ، وانخفاض وقت التأخر الأذيني البطيني ، والرجفان الأذيني ، وما إلى ذلك. تسرع القلب فوق البطيني ومتلازمة الجيوب الأنفية المريضة من الأسباب المحتملة للإغماء إذا لم تكن مرتبطة بشكل مباشر بفقدان الوعي. يمكن أن يكون الحصار الأذيني البطيني سببًا لحالات الغشاء المفصلي في حالة توقف الانقباض لمدة 5-10 ثوانٍ أو أكثر مع انخفاض مفاجئ في معدل ضربات القلب إلى 20 نبضة في الدقيقة أو أقل. تساعد التغييرات العضوية في القلب على تحديد تخطيط صدى القلب.
إغماء الأوعية الدموية الدماغية (متلازمات السرقة). متلازمات السرقة هي مجموعة من المتلازمات السريرية التي تسببها إعادة توزيع الدم بين الأعضاء والأنسجة من خلال الضمانات ، مما يؤدي إلى حدوث نقص التروية أو تفاقمه.
تعد متلازمة السرقة تحت الترقوة هي الأكثر دراسة وهي مجموعة أعراض ناجمة عن تدفق الدم التعويضي إلى الوراء في الشريان الفقري أو الشريان الثديي الداخلي بسبب انسداد الشريان تحت الترقوة القريب. أكثر العوامل المسببة شيوعًا هي تصلب الشرايين ومرض تاكاياسو. في عام 1934 ، وصف Naffziger متلازمة العضلة السرجانية الأمامية (متلازمة Scalenus) ، والتي تحدث مع تنخر العظم في عنق الرحم ، وضلع عنق الرحم الإضافي ، والعمليات المرضية الأخرى المصحوبة بزيادة منعكسة في نغمة العضلة الأمامية الأمامية. في هذه الحالة ، تنشأ ظروف لضغط الشريان تحت الترقوة والشريان الفقري الخارج منه في الفترة الفاصلة بين الترقوة والضلع الأول. مع متلازمة "السرقة" ، غالبًا ما يسبق الهجوم عمل بدني مرتبط بحمل على الأطراف العلوية. يؤدي العمل البدني المعزز باليد إلى إفقار الدم بشكل كبير في الشرايين الفقرية ويمكن أن يؤدي إلى تطور الإغماء.
إغماء (إغماء ، إغماء)- أحد الأعراض التي تظهر على شكل فقدان مفاجئ قصير المدى للوعي ويرافقه انخفاض في توتر العضلات. يحدث نتيجة نقص تدفق الدم العابر للدماغ.
لوحظ في المرضى الذين يعانون من الإغماء ، شحوب الجلد ، فرط التعرق ، قلة النشاط التلقائي ، انخفاض ضغط الدم ، برودة الأطراف ، ضعف النبض ، والتنفس الضحل المتكرر. مدة الإغماء عادة حوالي 20 ثانية.
بعد الإغماء ، عادة ما تتعافى حالة المريض بشكل سريع وكامل ، ولكن يلاحظ الضعف والتعب. قد يعاني المرضى المسنون من فقدان الذاكرة الرجعي.
يتم تسجيل حالات الإغماء والإغماء المسبق في 30٪ من الأشخاص مرة واحدة على الأقل.
من المهم تشخيص أسباب الإغماء ، حيث يمكن أن تكون حالات مهددة للحياة (عدم انتظام ضربات القلب ، إحصار القلب).
- وبائيات الإغماء
يتم تسجيل حوالي 500 ألف حالة إغماء جديدة سنويًا في العالم. من هؤلاء ، ما يقرب من 15٪ - في الأطفال والمراهقين الذين تقل أعمارهم عن 18 عامًا. يتم تسجيل الإغماء الانعكاسي في 61-71٪ من الحالات. في 11-19 ٪ من الحالات - إغماء بسبب أمراض الأوعية الدموية الدماغية. في 6 ٪ - الإغماء الناجم عن أمراض القلب والأوعية الدموية.
تبلغ نسبة حدوث الإغماء عند الرجال الذين تتراوح أعمارهم بين 40-59 سنة 16٪ ؛ في النساء اللواتي تتراوح أعمارهن بين 40-59 سنة - 19٪ ، في الأشخاص الذين تزيد أعمارهم عن 70 سنة - 23٪.
يعاني ما يقرب من 30٪ من السكان من نوبة إغماء واحدة على الأقل خلال حياتهم. يعود الإغماء في 25٪ من الحالات.
- تصنيف الإغماء
يتم تصنيف الحالات الغشائية وفقًا لآلية الفيزيولوجيا المرضية. ومع ذلك ، في 38-47٪ من المرضى ، لا يمكن تحديد سبب الإغماء.
- إغماء عصبي (منعكس).
- إغماء وعائي مبهمي:
- عادي.
- غير نمطي.
- الإغماء الناجم عن فرط الحساسية للجيوب السباتية (إغماء ظرفي).
تحدث عند رؤية الدم ، أثناء السعال ، العطس ، البلع ، التغوط ، التبول ، بعد المجهود البدني ، الأكل ، عند العزف على آلات النفخ ، أثناء رفع الأثقال.
- الإغماء الذي يحدث مع الألم العصبي للعصب ثلاثي التوائم أو العصب البلعومي.
- إغماء وعائي مبهمي:
- إغماء الانتصاب.
- الإغماء الانتصابي (الناجم عن نقص التنظيم اللاإرادي).
- الإغماء الانتصابي في متلازمة القصور الأولي للتنظيم اللاإرادي (الضمور الجهازي المتعدد ، ومرض باركنسون مع عدم كفاية التنظيم اللاإرادي).
- الإغماء الانتصابي في متلازمة القصور الثانوي للتنظيم اللاإرادي (الاعتلال العصبي السكري ، اعتلال الأعصاب النشواني).
- الإغماء الانتصابي اللاحق.
- الإغماء الانتصابي بعد الأكل (يحدث بعد الأكل).
- الإغماء الانتصابي الناجم عن المخدرات أو الكحول.
- الإغماء الانتصابي الناجم عن نقص حجم الدم (مع مرض أديسون والنزيف والإسهال).
- الإغماء الانتصابي (الناجم عن نقص التنظيم اللاإرادي).
- إغماء القلب.
في 18-20٪ من الحالات ، يكون سبب الإغماء هو أمراض القلب والأوعية الدموية: اضطرابات النظم والتوصيل ، والتغيرات الهيكلية والمورفولوجية في القلب والأوعية الدموية.
- إغماء عدم انتظام ضربات القلب.
- ضعف العقدة الجيبية (بما في ذلك متلازمة تسرع القلب / بطء القلب).
- اضطرابات التوصيل الأذيني البطيني.
- تسرع القلب فوق البطيني الانتيابي والبطين.
- عدم انتظام ضربات القلب مجهول السبب (متلازمة كيو تي الطويلة ، متلازمة بروغادا).
- انتهاكات عمل أجهزة تنظيم ضربات القلب الاصطناعية وأجهزة تنظيم ضربات القلب ومزيل الرجفان المزروعة.
- تأثير عدم انتظام ضربات القلب من المخدرات.
- الإغماء الناجم عن أمراض الجهاز القلبي الوعائي.
- أمراض صمامات القلب.
- احتشاء عضلة القلب الحاد / نقص التروية.
- اعتلال عضلة القلب الانسدادي.
- الورم المخاطي الأذيني.
- التسلخ الحاد لتمدد الأوعية الدموية الأبهري.
- التهاب التامور.
- الانسداد الرئوي.
- ارتفاع ضغط الدم الرئوي الشرياني.
- إغماء عدم انتظام ضربات القلب.
- إغماء دماغي وعائي.
لوحظت في متلازمة "السرقة" تحت الترقوة ، والتي تقوم على تضيق حاد أو انسداد في الوريد تحت الترقوة. مع هذه المتلازمة ، هناك: الدوخة ، ازدواج الرؤية ، عسر التلفظ ، الإغماء.
هناك أيضًا حالات غير إغماء يتم تشخيصها على أنها إغماء.
- حالات عدم الإغماء التي تحدث مع فقدان جزئي أو كامل للوعي.
- الاضطرابات الأيضية (الناجمة عن نقص السكر في الدم ، نقص الأكسجة ، فرط التنفس ، فرط ثنائي أكسيد الكربون في الدم).
- الصرع.
- تسمم.
- نوبات فقري قاعدي عابرة.
- حالات عدم الإغماء التي تحدث دون فقدان الوعي.
- الجمدة (استرخاء قصير المدى للعضلات ، مصحوبًا بسقوط المريض ؛ عادة ما يحدث مرتبطًا بالتجارب العاطفية).
- التنظير الكاذب النفسي.
- نوبات ذعر.
- نوبات نقص تروية عابرة من أصل الشريان السباتي.
إذا كان سبب النوبات الإقفارية العابرة هو اضطرابات تدفق الدم في الشرايين السباتية ، يتم تسجيل فقدان الوعي عند اضطراب نضح الصيدلية الشبكية للدماغ.
- متلازمة الهستيري.
- إغماء عصبي (منعكس).
التشخيص
- أهداف تشخيص الإغماء
- تحديد ما إذا كانت نوبة فقدان الوعي هي إغماء.
- تحديد مريض يعاني من أمراض القلب والأوعية الدموية التي تؤدي إلى الإغماء في أقرب وقت ممكن.
- حدد سبب الإغماء.
- طرق التشخيص
يتم تشخيص حالات الغشاء المفصلي بالطرق الغازية وغير الغازية.
يتم إجراء طرق بحث تشخيصية غير جراحية في العيادات الخارجية. في حالة طرق الفحص الغازية ، يكون الاستشفاء ضروريًا.
- طرق غير جراحية لفحص مرضى الإغماء
- تكتيكات فحص مرضى الإغماء
عند فحص مرضى الإغماء ، من الضروري تحديد أمراض القلب والأوعية الدموية في أقرب وقت ممكن.
في حالة عدم وجود أمراض القلب والأوعية الدموية لدى المريض ، من المهم تحديد الأسباب المحتملة الأخرى للإغماء.
- يوصى بفحص المرضى الذين يشتبه في إصابتهم بالإغماء القلبي (نفخات القلب ، علامات نقص تروية عضلة القلب) لتحديد أمراض القلب والأوعية الدموية. يجب أن يبدأ المسح بالأنشطة التالية:
- تحديد العلامات البيوكيميائية الخاصة بالقلب في الدم.
- مراقبة هولتر ECG.
- تخطيط صدى القلب.
- اختبار مع النشاط البدني - وفقا للإشارات.
- دراسة الفيزيولوجيا الكهربية - حسب المؤشرات.
- يتم فحص المرضى بغرض تشخيص الإغماء العصبي في وجود إغماء متكرر ، مصحوبًا بردود فعل عاطفية وحركية واضحة تحدث أثناء النشاط البدني ؛ في وضع أفقي للجسم ؛ في المرضى الذين لديهم تاريخ عائلي غير موات (حالات الموت القلبي المفاجئ لدى الأقارب الذين تقل أعمارهم عن 30 عامًا). يجب أن يبدأ فحص المرضى بالأنشطة التالية:
- اختبار الميل.
- تدليك الجيوب السباتية.
- مراقبة مخطط كهربية القلب بجهاز هولتر (يتم إجراؤه عند تلقي النتائج السلبية لاختبار الميل وتدليك الجيب السباتي).
- يجب أن يبدأ فحص المرضى الذين يعانون من الإغماء ، في نشأة الاضطرابات الأيضية ، بطرق التشخيص المخبرية.
- في المرضى الذين يصابون بالإغماء عند قلب الرأس إلى الجانب ، يجب أن يبدأ الفحص بتدليك الجيب السباتي.
- في حالة حدوث إغماء أثناء التمرين أو بعده مباشرة ، يبدأ التقييم بتخطيط صدى القلب واختبار إجهاد التمرين.
- المرضى الذين يعانون من إغماء متكرر ومتكرر ، يقدمون مجموعة متنوعة من الشكاوى الجسدية ، خاصة أثناء المواقف العصيبة ، يحتاجون إلى استشارة طبيب نفسي.
- إذا لم يتم إنشاء آلية تطور الإغماء بعد إجراء فحص كامل للمريض ، فمن المستحسن استخدام مسجل حلقة مخطط كهربية القلب قابل للزرع لغرض المراقبة المتنقلة طويلة الأمد لنظم القلب.
- يوصى بفحص المرضى الذين يشتبه في إصابتهم بالإغماء القلبي (نفخات القلب ، علامات نقص تروية عضلة القلب) لتحديد أمراض القلب والأوعية الدموية. يجب أن يبدأ المسح بالأنشطة التالية:
- التشخيص التفريقي للإغماء
في المرضى الصغار ، يمكن أن يكون الإغماء من أعراض متلازمة إطالة فترة QT ، Brugada ، Wolff-Parkinson-White ، عدم انتظام دقات القلب البطيني متعدد الأشكال ، اعتلال عضلة القلب البطيني الأيمن ، التهاب عضلة القلب ، ارتفاع ضغط الدم الشرياني الرئوي.
من الضروري تشخيص الحالات المرضية التي تهدد الحياة في المرضى الذين يعانون من الإغماء ، مصحوبة بردود فعل عاطفية وحركية شديدة ، مع إغماء يحدث أثناء التمرين ، في وضع أفقي من الجسم ؛ في المرضى الذين لديهم تاريخ عائلي غير مواتٍ (حالات الموت القلبي المفاجئ لدى الأقارب الذين تقل أعمارهم عن 30 عامًا).
إغماء متلازمة آدامز مورغاني ستوكس هجوم متشنج وضع الجسم عمودي عمودي أفقي لون البشرة باهت شحوب / زرقة لم يتغير إصابات نادرًا غالباً غالباً مدة فقدان الوعي قصيرة قد تختلف في المدة طويل حركات الأطراف التوترية الارتجاجية بعض الأحيان بعض الأحيان غالباً عض اللسان نادرًا نادرًا غالباً التبول اللاإرادي (التغوط) نادرا التبول اللاإرادي في كثير من الأحيان حركات الأمعاء اللاإرادية الحالة بعد هجوم التعافي السريع للوعي بعد الهجوم ، هناك انتعاش بطيء للوعي ؛ الصداع والضعف
الإغماء ليس مرضًا منفصلاً وليس تشخيصًا ، فهو فقدان للوعي على المدى القصير بسبب انخفاض حاد في تدفق الدم إلى الدماغ ، مصحوبًا بهبوط في نشاط القلب والأوعية الدموية.
يحدث الإغماء أو الإغماء ، كما يطلق عليه ، فجأة وعادة لا يستمر طويلا - بضع ثوان. الأشخاص الأصحاء تمامًا ليسوا محصنين من الإغماء ، أي لا ينبغي التسرع في تفسيره على أنه علامة على مرض خطير ، فمن الأفضل محاولة فهم التصنيف والأسباب.
تصنيف الإغماء
يشمل الإغماء الحقيقي نوبات فقدان الوعي قصيرة المدى ، والتي يمكن تقسيمها إلى الأنواع التالية:
- شكل عصبي المنشأ (ناقل عصبي)يشمل العديد من المتلازمات السريرية ، لذلك يعتبر مصطلحًا جماعيًا. يعتمد تكوين إغماء الناقل العصبي على التأثير الانعكاسي للجهاز العصبي اللاإرادي على توتر الأوعية الدموية ومعدل ضربات القلب ، الناجم عن عوامل غير مواتية لهذا الكائن الحي (درجة الحرارة المحيطة ، الإجهاد النفسي العاطفي ، الخوف ، نوع الدم). غالبًا ما يكون الإغماء عند الأطفال (في حالة عدم وجود أي تغيرات مرضية كبيرة في القلب والأوعية الدموية) أو عند المراهقين خلال فترة التعديل الهرموني من أصل عصبي. يشمل هذا النوع من الإغماء أيضًا التفاعلات الوعائية المبهمة وردود الفعل التي يمكن أن تحدث عند السعال ، والتبول ، والبلع ، والنشاط البدني ، وغيرها من الظروف غير المتعلقة بأمراض القلب.
- أو يحدث الإغماء بسبب تباطؤ تدفق الدم في الدماغ مع انتقال حاد للجسم من الوضع الأفقي إلى الوضع الرأسي.
- إغماء عدم انتظام ضربات القلب.هذا الخيار هو الأخطر. يرجع ذلك إلى تكوين تغيرات مورفولوجية في القلب والأوعية الدموية.
- فقدان الوعي الذي يقوم على(تغيير في أوعية الدماغ).

وفي الوقت نفسه ، فإن بعض الحالات ، التي تسمى الإغماء ، لا تُصنف على أنها إغماء ، على الرغم من أنها متشابهة جدًا ظاهريًا. وتشمل هذه:
- فقدان الوعي المرتبط بالاضطرابات الأيضية (نقص السكر في الدم - انخفاض نسبة السكر في الدم ، جوع الأكسجين ، فرط التنفس مع انخفاض في تركيز ثاني أكسيد الكربون).
- نوبة الصرع.
موجود مجموعة اضطرابات تشبه الإغماء ولكنها تحدث دون فقدان للوعي:
- استرخاء العضلات على المدى القصير (الجمدة) ، ونتيجة لذلك لا يستطيع الشخص الحفاظ على التوازن والسقوط ؛
- ظهور مفاجئ لاضطراب التنسيق الحركي - ترنح حاد ؛
- حالات سينكوبال ذات طبيعة نفسية ؛
- TIA ، الناجم عن انتهاك الدورة الدموية في تجمع الشريان السباتي ، مصحوبًا بفقدان القدرة على الحركة.
الحالة الأكثر شيوعًا

نسبة كبيرة من جميع حالات الإغماء تنتمي إلى الأشكال العصبية القلبية.فقدان الوعي الناجم عن الظروف المحلية العادية (النقل ، الغرفة المزدحمة ، الإجهاد) أو الإجراءات الطبية (مناظير مختلفة ، بزل الوريد ، أحيانًا مجرد زيارة غرف تشبه غرف العمليات) ، كقاعدة عامة ، لا يعتمد على تطور التغيرات في القلب والأوعية الدموية. حتى ضغط الدم ، الذي ينخفض وقت الإغماء ، يكون في مستواه الطبيعي خارج النوبة. لذلك ، فإن كل مسؤولية عن تطوير الهجوم تقع على عاتق الجهاز العصبي اللاإرادي ، أي أقسامه - المتعاطفة والباراسمبثاوية ، والتي تتوقف لسبب ما عن العمل بشكل جماعي.
هذا النوع من الإغماء لدى الأطفال والمراهقين يسبب الكثير من القلق من جانب الوالدين ، الذين لا يمكن طمأنتهم إلا من خلال حقيقة أن هذه الحالة ليست نتيجة لعلم أمراض خطير. الإغماء المتكرر المصحوب بإصابةمما يقلل من جودة الحياة ويمكن أن يكون خطيرًا بشكل عام.
لماذا يختفي الوعي؟
بالنسبة لشخص بعيد عن الطب ، فإن التصنيف بشكل عام لا يلعب أي دور. يعاني معظم الأشخاص الذين يعانون من نوبة فقدان الوعي وشحوب الجلد وسقوطهم من الإغماء ، ولكن لا يمكن لومهم على ارتكاب خطأ ما. الشيء الرئيسي هو التسرع في المساعدة ، وأي نوع من فقدان الوعي - سيكتشف الأطباء ذلك ، وبالتالي ، لن نقنع القراء بشكل خاص.

ومع ذلك ، بناءً على التصنيف ، ولكن مع الأخذ في الاعتبار حقيقة أنه لا يعرف الجميع تفاصيله الدقيقة ، سنحاول تحديد أسباب الإغماء ، والتي يمكن أن تكون مبتذلة وخطيرة:
- الحرارة- المفهوم مختلف بالنسبة للجميع ، شخص واحد يشعر بأنه يمكن تحمله عند 40 درجة مئوية ، والآخر 25 - 28 - كارثة بالفعل ، خاصة في غرفة مغلقة وعديمة التهوية. ربما يحدث هذا الإغماء في أغلب الأحيان في وسائل النقل المزدحمة ، حيث يصعب إرضاء الجميع: شخص ما ينفخ ، وآخر مريض. بالإضافة إلى ذلك ، غالبًا ما تكون هناك عوامل استفزازية أخرى (الضغط ، الروائح).
- نقص الطعام أو الماء لفترات طويلة.إن عشاق فقدان الوزن السريع أو الأشخاص الذين يجوعون لأسباب أخرى خارجة عن إرادتهم يعرفون شيئًا عن الإغماء الجائع. يمكن أن يكون سبب الإغماء هو الإسهال أو القيء المستمر أو فقدان السوائل بسبب حالات أخرى (كثرة التبول وزيادة التعرق).
- الانتقال المفاجئ من وضع الجسم الأفقي(قام - كل شيء سبح أمام عينيه).
- الشعور بالقلقيرافقه زيادة في التنفس.
- الحمل (إعادة توزيع جريان الدم).يعتبر الإغماء أثناء الحمل ظاهرة متكررة ، علاوة على ذلك ، في بعض الأحيان يكون فقدان الوعي من أولى العلامات على وضع مثير للاهتمام للمرأة. عدم الاستقرار العاطفي المميز للحمل على خلفية التغيرات الهرمونية ، الحرارة في الشارع وفي المنزل ، الخوف من اكتساب أرطال زائدة (الجوع) يؤدي إلى انخفاض ضغط الدم لدى المرأة ، مما يؤدي إلى فقدان الوعي.
- ألم ، صدمة ، تسمم غذائي.
- جرة القلوب(لماذا ، قبل إخبار بعض الأخبار الرهيبة ، سيُطلب من الشخص المقصود أن يجلس أولاً).
- فقدان الدم السريععلى سبيل المثال ، يفقد المتبرعون وعيهم أثناء التبرع بالدم ، ليس بسبب ترك كمية من السوائل الثمينة ، ولكن لأنه ترك مجرى الدم بسرعة كبيرة ولم يكن لدى الجسم الوقت لتشغيل آلية الدفاع.
- نوع الجروح والدم.بالمناسبة ، يغمى الرجال على الدم في كثير من الأحيان أكثر من النساء ، اتضح أن النصف الجميل أكثر اعتيادًا على ذلك.
- انخفاض حجم الدم المنتشر(نقص حجم الدم) مع فقدان كبير للدم أو بسبب تناول مدرات البول وموسعات الأوعية.

- خفض ضغط الدمأزمة الأوعية الدموية ، والتي قد يكون سببها العمل غير المنسق للقسم السمبثاوي والعاطفي للجهاز العصبي اللاإرادي ، وفشله في أداء مهامه. الإغماء ليس من غير المألوف لدى المراهقين الذين يعانون أو الأطفال في فترة البلوغ مع التشخيص. بشكل عام ، يعد الإغماء بالنسبة للأشخاص الذين يعانون من انخفاض ضغط الدم أمرًا شائعًا ، لذلك يبدأون هم أنفسهم في تجنب السفر في وسائل النقل العام ، خاصة في فصل الصيف ، وزيارة غرف البخار في الحمام وجميع أنواع الأماكن الأخرى التي لديهم ذكريات غير سارة.
- السقوط(نقص السكر في الدم) - بالمناسبة ، ليس بالضرورة مع جرعة زائدة من الأنسولين في مرضى السكري. يعرف الشباب "المتقدم" في عصرنا أنه يمكن استخدام هذا الدواء لأغراض أخرى (لزيادة الطول والوزن ، على سبيل المثال) ، والتي يمكن أن تكون خطيرة للغاية (!).
- أو ما يسمى شعبيا فقر الدم.
- نوبات الإغماء المتكررة عند الأطفالقد يكون مؤشرا على مرض خطير ، على سبيل المثال ، غالبًا ما تكون حالات الإغماء علامة على اضطراب ضربات القلب ، والذي يصعب التعرف عليه عند الطفل الصغيرلأنه ، على عكس البالغين ، يعتمد النتاج القلبي على معدل ضربات القلب (HR) أكثر من حجم السكتة الدماغية.
- فعل البلع في أمراض المريء(رد فعل انعكاسي ناتج عن تهيج العصب المبهم).
- يسبب Hypocapnia تضيق الأوعيةوهو انخفاض في ثاني أكسيد الكربون (CO 2) بسبب زيادة استهلاك الأكسجين أثناء التنفس المتكرر ، وهو ما يميز حالة الخوف والذعر والتوتر.
- التبول والسعال(بسبب زيادة الضغط داخل الصدر ، وانخفاض العائد الوريدي ، وبالتالي الحد من النتاج القلبي وانخفاض ضغط الدم).
- الآثار الجانبية لبعض الأدويةأو جرعة زائدة من الأدوية الخافضة للضغط.
- قلة تدفق الدم إلى أجزاء معينة من الدماغ() ، على الرغم من ندرته ، يمكن أن يسبب الإغماء عند المرضى المسنين.
- أمراض القلب والأوعية الدموية الخطيرة(احتشاء عضلة القلب ، إلخ).
- بعض أمراض الغدد الصماء.
- في الدماغإعاقة تدفق الدم.
وبالتالي ، في أغلب الأحيان ، تؤدي التغيرات في الدورة الدموية الناتجة عن انخفاض ضغط الدم إلى فقدان الوعي. الجسم ببساطة ليس لديه وقت للتكيف في وقت قصير: فقد انخفض الضغط ، ولم يتح للقلب الوقت لزيادة إفراز الدم ، ولم يجلب الدم ما يكفي من الأكسجين إلى الدماغ.
بالفيديو: أسباب الإغماء - برنامج "عش بشكل رائع!"
السبب هو القلب
وفي الوقت نفسه ، لا ينبغي للمرء أن يرتاح كثيرًا إذا أصبح الإغماء متكررًا للغاية ولم تكن أسباب الإغماء واضحة. غالبًا ما يكون الإغماء عند الأطفال والمراهقين والبالغين نتيجة لأمراض القلب والأوعية الدموية.، حيث لا ينتمي الدور الأخير إلى نوع مختلف (و):
- يرتبط بدرجة عالية (غالبًا في كبار السن) ؛
- بسبب الاستقبال ، حاصرات ، سوء أداء بدلة الصمام ؛
- بسبب تسمم العقاقير (كينيدين) ، وعدم توازن الكهارل ، ونقص ثاني أكسيد الكربون في الدم.

يمكن أيضًا تقليل النتاج القلبي من خلال عوامل أخرى تقلل من تدفق الدم في المخ ، والتي غالبًا ما تكون موجودة معًا: انخفاض ضغط الدم ، واتساع الأوعية المحيطية ، وانخفاض عودة الدم الوريدي إلى القلب ، ونقص حجم الدم ، وتضيق الأوعية. مجرى التدفق.
يعد فقدان الوعي في "النوى" أثناء المجهود البدني مؤشرًا خطيرًا على وجود مشكلة ، منذ ذلك الحين قد يكون سبب الإغماء في هذه الحالة:
- : تضيق الصمام ثلاثي الشرفات (TC) وصمام الشريان الرئوي (LA) ؛
بالطبع ، نادراً ما تكون هذه الأمراض المدرجة هي سبب الإغماء عند الأطفال ، فهي تتشكل بشكل أساسي في عملية الحياة ، وبالتالي فهي ميزة مؤسفة لسن محترم.
كيف يبدو الإغماء؟
غالبًا ما يصاحب ذلك الإغماء.لا يمنح نقص التأكسج الناتج عن الخلفية وقتًا للتفكير بشكل خاص ، على الرغم من أن الأشخاص الذين لا يعتبر فقدان الوعي لديهم شيئًا خارقًا يمكن أن يتوقعوا اقتراب هجوم مقدمًا ويسمون هذه الحالة قبل الإغماء. من الأفضل وصف الأعراض التي تشير إلى اقتراب الإغماء والإغماء نفسها معًا ، حيث يشعر الشخص نفسه بالبداية ، ويرى من حوله الإغماء نفسه. كقاعدة عامة ، بعد استعادة الوعي ، يشعر الشخص بأنه طبيعي ، والضعف الطفيف فقط يذكر بفقدان الوعي.

لذا، أعراض:
- "أشعر بالسوء" - هكذا يحدد المريض حالته.
- يبدأ الغثيان ، ويتكسر العرق البارد اللزج غير السار.
- يضعف الجسم كله ، وتفسح الأرجل.
- يصبح الجلد شاحبًا.
- طنين في الأذنين ، وميض الذباب أمام العينين.
- فقدان الوعي: الوجه مائل للرمادي ، وضغط الدم منخفض ، والنبض ضعيف ، وعادة ما يكون سريعًا (تسرع القلب) ، على الرغم من عدم استبعاد بطء القلب ، فإن التلاميذ يتسعون ، لكنهم يتفاعلون مع الضوء ، وإن كان ذلك مع بعض التأخير.
في معظم الحالات ، يستيقظ الشخص بعد بضع ثوانٍ. مع نوبة أطول (5 دقائق أو أكثر) ، يمكن أيضًا التبول اللاإرادي. يمكن للناس غير المدركين أن يخلطوا بسهولة بين هذا الإغماء ونوبة الصرع.
الجدول: كيفية التمييز بين الإغماء الحقيقي والهستيريا أو الصرع
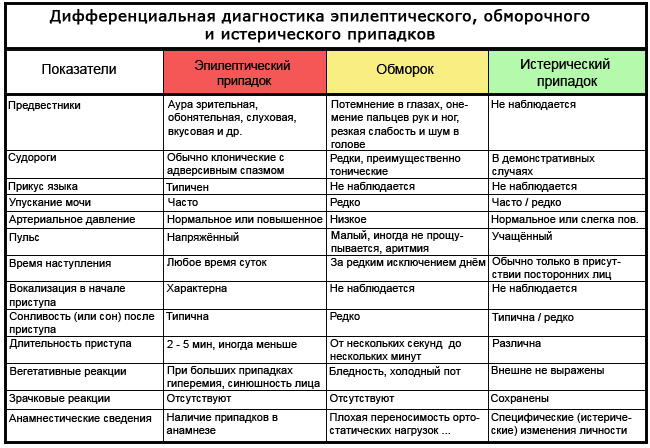
ماذا أفعل؟
بعد أن أصبح شاهد عيان على الإغماء ، يجب أن يعرف كل شخص كيف يتصرف ، على الرغم من أن فقدان الوعي غالبًا ما يحدث دون أي إسعافات أولية ، إذا استعاد المريض حواسه بسرعة ، ولم يصاب أثناء السقوط ، وبعد إغماء صحته أكثر أو أقل عاد إلى طبيعته. يتم تقليل الإسعافات الأولية للإغماء إلى تنفيذ أنشطة بسيطة:

- رش القليل من الماء البارد على وجهك.
- ضع الشخص في وضع أفقي ، ضع بكرة أو وسادة تحت أقدامه بحيث يكون فوق رأسه.
- قم بفك ياقة القميص وفك ربطة العنق ووفر الهواء النقي.
- الأمونيا. في حالة حدوث إغماء - يلاحق الجميع هذا العلاج ، لكن في نفس الوقت ينسون أحيانًا أنه يجب التعامل معهم بحذر. يمكن أن يؤدي استنشاق أبخرته إلى توقف التنفس الانعكاسي ، أي أنه لا ينبغي إحضار قطعة قطن مبللة بالكحول قريبة جدًا من أنف الشخص الفاقد للوعي.
ترتبط الرعاية الحادة للإغماء أكثر بالسبب الكامن وراءه(اضطراب النظم) أو مع عواقب (كدمات ، جروح ، إصابات الدماغ الرضحية). علاوة على ذلك ، إذا لم يكن الشخص في عجلة من أمره للعودة إلى وعيه ، فيجب أن يكون حذرًا من أسباب الإغماء الأخرى (انخفاض السكر في الدم ، الهستيريا). بالمناسبة ، فيما يتعلق بالهستيريا ، فإن الأشخاص المعرضين لها قادرون على الإغماء عن قصد ، الشيء الرئيسي هو وجود متفرجين.
بالكاد يكون من المجدي افتراض معرفة أصل الإغماء المطول ، دون امتلاك مهارات معينة في مهنة الطب. الأكثر منطقية هو استدعاء سيارة إسعاف ، والتي ستوفر رعاية الطوارئ ، وإذا لزم الأمر ، تأخذ الضحية إلى المستشفى.
فيديو: مساعدة في الإغماء - دكتور كوماروفسكي
كيفية الوقوع في رفاهية عن قصد / التعرف على التقليد
ينجح البعض في إحداث نوبة بمساعدة التنفس (التنفس كثيرًا وبعمق) أو القرفصاء على مؤخراتهم لفترة من الوقت ، يرتفعون بشكل حاد. ولكن بعد ذلك يمكن أن يكون خافتًا حقيقيًا ؟! من الصعب جدًا محاكاة الإغماء الاصطناعي ؛ لكن في الأشخاص الأصحاء ، لا يزال الأمر لا ينجح بشكل جيد.
يمكن أن يؤدي الإغماء أثناء الهستيريا إلى تضليل هؤلاء المتفرجين ، ولكن ليس الطبيب: يفكر الشخص مقدمًا في كيفية السقوط حتى لا يتأذى وهذا ملحوظ ، وتظل بشرته طبيعية (ما لم يتم تلطيخها مسبقًا بالتبييض؟) ، و إذا (فجأة؟) للتشنجات ، لكنها ليست ناجمة عن تقلصات عضلية لا إرادية. الانحناء واتخاذ المواقف الطنانة المختلفة ، يقلد المريض فقط متلازمة متشنجة.
إيجاد سبب
المحادثة مع الطبيب تعد بأن تكون طويلة ...

في بداية عملية التشخيص ، يجب على المريض الاستماع إلى محادثة مفصلة مع الطبيب. سوف يسأل الكثير من الأسئلة المختلفة ، الإجابة التفصيلية التي يعرفها المريض نفسه أو الوالدان إذا كانت تتعلق بطفل:
- في أي عمر ظهر الإغماء الأول؟
- ما الظروف التي سبقته؟
- كم مرة تحدث النوبات ، هل هي متشابهة في طبيعتها؟
- ما المحفزات التي تؤدي عادةً إلى الإغماء (ألم ، حرارة ، تمرين ، إجهاد ، جوع ، سعال ، إلخ)؟
- ماذا يفعل المريض عندما يبدأ "الشعور بالغثيان" (مستلقي ، يدير رأسه ، يشرب الماء ، يأكل ، يحاول الخروج إلى الهواء الطلق)؟
- ما هي الفترة التي تسبق الهجوم؟
- ملامح طبيعة حالة ما قبل الإغماء (رنين في الأذنين ، سواد في العينين ، غثيان ، ألم في الصدر ، الرأس ، المعدة ، دقات القلب بشكل أسرع أو "يتجمد ، يتوقف ، ثم يقرع ، ثم لا يطرق .. . "، لا يكفي الهواء)؟
- مدة وعيادة الإغماء نفسها ، أي كيف يبدو الإغماء من كلمات شهود العيان (موضع جسم المريض ، لون الجلد ، طبيعة النبض والتنفس ، مستوى ضغط الدم ، وجود التشنجات ، التبول اللاإرادي ، لدغة اللسان ، رد فعل التلميذ)؟
- الحالة بعد الإغماء ، رفاهية المريض (النبض ، التنفس ، ضغط الدم ، النعاس ، الصداع والدوخة ، الضعف العام)؟
- كيف يشعر الشخص الذي تم فحصه خارج الإغماء؟
- ما هي الأمراض السابقة أو المزمنة التي يلاحظها في نفسه (أو ماذا قال والديه)؟
- ما الأدوية التي يجب عليك استخدامها في عملية الحياة؟
- هل يشير المريض أو أقاربه إلى أن ظاهرة الصرع حدثت في الطفولة (المشي أو التحدث في المنام ، والصراخ في الليل ، والاستيقاظ من الخوف ، وما إلى ذلك)؟
- تاريخ العائلة (نوبات مماثلة في الأقارب ، خلل التوتر العضلي الوعائي ، الصرع ، مشاكل القلب ، إلخ).
من الواضح أن ما يبدو للوهلة الأولى وكأنه مجرد تافه يمكن أن يلعب دورًا رائدًا في تكوين حالات الإغماء ، ولهذا السبب يولي الطبيب اهتمامًا وثيقًا بالعديد من الأشياء التافهة. بالمناسبة ، يجب على المريض ، عند ذهابه إلى مكتب الاستقبال ، الخوض في حياته أيضًا لمساعدة الطبيب في اكتشاف سبب الإغماء.
التفتيش والاستشارات والمعدات المساعدة
فحص المريض ، بالإضافة إلى تحديد السمات الدستورية ، والقياس (على كلتا اليدين) ، والاستماع إلى نغمات القلب ، يتضمن تحديد ردود الفعل العصبية المرضية ، ودراسة أداء الجهاز العصبي اللاإرادي ، والتي ، بالطبع ، لن تفعل دون استشارة طبيب أعصاب.
يشمل التشخيص المختبري فحوصات الدم والبول التقليدية (عام) ، ومنحنى السكر ، بالإضافة إلى عدد من الاختبارات البيوكيميائية ، اعتمادًا على التشخيص المشتبه به. في المرحلة الأولى من البحث ، يُطلب من المريض عمل طرق R-Graphic واستخدامها ، إذا لزم الأمر.

في حالة الاشتباه طبيعة عدم انتظام ضربات القلب للإغماء ، ينصب التركيز الرئيسي في التشخيص على دراسة القلب:
- R- غرافيتي للقلب وتباين المريء.
- قياس جهد الدراجة
- طرق خاصة لتشخيص أمراض القلب (في محيط المستشفى).
إذا كان الطبيب يعتقد ذلك الإغماء يسبب أمراض الدماغ العضويةأو يبدو أن سبب الإغماء غامض ، فإن نطاق إجراءات التشخيص يتوسع بشكل ملحوظ:
- R- رسم بياني للجمجمة ، السرج التركي (موقع الغدة النخامية) ، العمود الفقري العنقي ؛
- استشارة طبيب عيون (مجالات الرؤية ، قاع العين) ؛
- (مخطط كهربية الدماغ) ، بما في ذلك جهاز المراقبة ، إذا كان هناك اشتباه في نوبة صرع ؛
- صدى (تنظير صدى الدماغ) ؛
- (علم أمراض الأوعية الدموية) ؛
- التصوير المقطعي والتصوير بالرنين المغناطيسي (التكوينات الحجمية).
في بعض الأحيان ، حتى الطرق المذكورة لا تجيب بشكل كامل على الأسئلة ، لذلك لا تتفاجأ إذا طُلب من المريض إجراء اختبار للبول من أجل 17 كيتوستيرويد أو الدم للهرمونات (الغدة الدرقية ، الأعضاء التناسلية ، الغدد الكظرية) ، لأنه من الصعب في بعض الأحيان للبحث عن سبب الإغماء.
كيفية المعاملة؟
يتم بناء أساليب العلاج والوقاية من حالات الغشاء المفصلي اعتمادًا على سبب الإغماء. وهو ليس دائمًا دواء. على سبيل المثال ، مع التفاعلات الوعائية المبهمة والانتصابية يتم تعليم المريض ، أولاً وقبل كل شيء ، تجنب المواقف التي تثير الإغماء.للقيام بذلك ، يوصى بتدريب نغمة الأوعية الدموية ، وتنفيذ إجراءات التقوية ، وتجنب الغرف المزدحمة ، والتغيير المفاجئ في وضع الجسم ، وينصح الرجال بالانتقال إلى التبول أثناء الجلوس. عادة ، يتم التفاوض على نقاط معينة مع الطبيب المعالج ، الذي يأخذ في الاعتبار أصل الهجمات.

يُعالج الإغماء الناتج عن انخفاض ضغط الدم بزيادة ضغط الدم.أيضًا اعتمادًا على سبب تراجعها. في أغلب الأحيان ، يكون هذا السبب هو خلل التوتر العضلي العصبي ، لذلك يتم استخدام الأدوية التي تؤثر على الجهاز العصبي اللاإرادي.
يجب إيلاء اهتمام خاص للإغماء المتكرر ، والذي قد يكون ذا طبيعة اضطراب النظم.يجب أن يؤخذ في الاعتبار أنهم هم الذين يزيدون من احتمالية الموت المفاجئ ، وبالتالي ، في مثل هذه الحالات ، يتم التعامل مع عدم انتظام ضربات القلب والأمراض التي تسببه بجدية. وفي الوقت الحالي ، تتم الإجابة على الأسئلة من خلال: A. Olesya Valerievna، مرشح للعلوم الطبية ، محاضر في جامعة طبية
يمكنك شكر متخصص للمساعدة أو دعم مشروع VesselInfo بشكل تعسفي.







