Хронический панкреатит вызывает другие заболевания. Хронический панкреатит: симптомы и признаки обострения у взрослых. Блокаторы желудочной секреции
Неправильная работа поджелудочной железы доставляет немалый дискомфорт человеку. Кроме этого, недуг грозит серьезными осложнениями, если вовремя не принять меры. Поэтому, вопрос, как лечить панкреатит, мучает каждого, кто столкнулся с этой проблемой. Как происходит лечение поджелудочной железы лекарственными препаратами и нетрадиционными методами, вы узнаете из представленного обзора.
Что такое панкреатит и как его лечить
Неправильное питание – вот главная причина появления симптомов панкреатита. Воспаление возникает из-за частого переедания, употребления острой и слишком жирной пищи. В случае частого соблюдения строгих диет риск появления заболевания также велик. По причине недостатка белков и жиров организм работает неправильно. Принятие вместе с тем алкогольных напитков в разы увеличивает шансы человека на появление панкреатита.
Женщины получают диагноз, как вторичное заболевание, в результате:
- Проблем с желчным пузырем.
- Язвенной болезни желудка.
- Холангита (неправильная работа желчевыводящих путей).
- Камней в желчном пузыре.
- Злоупотребления сигаретами и алкоголем.
Как лечить поджелудочную железу, зависит от степени заболевания. Недуг может быть хроническим или острым. Отсутствие лечения неминуемо приводит к печальным последствиям. Человек может получить некроз поджелудочной железы, холецистопанкреатит, диабет или панкреонекроз. Все осложнения в дальнейшем перетекают в другие диагнозы, в том числе рак.
Острый
Острую форму заболевания иногда сложно диагностировать. Пациент чувствует дискомфорт в области лопаток, сердца, плеча, левой части тела. При этом состояние человека динамично прогрессирует в худшую сторону. В таких случаях требуется лечение панкреатита в стационаре, желательно поскорее. Нередко приходится прибегать к операции на поджелудочной железе.
Хронический
Есть еще одна форма заболевания – хроническая. При ней поджелудочная железа постоянно воспалена и работает неправильно. Пища всасывается в кишечник плохо, в результате развивается огромное количество болезнетворных бактерий. Симптомы обострения недуга в этом случае:

- понос(может повторяться до 7 раз в день; человек стремительно теряет вес, если обострение случается часто);
- отрыжка;
- рвота;
- вздутие живота.
Лечение хронического панкреатита включает правильное питание, поддерживающую терапию, регулярное ультразвуковое обследование. Это позволит выявить изменения в худшую сторону на начальном этапе и предотвратит развитие осложнений. При тяжелых формах, кроме медикаментозного лечения, пациенту назначают голод в течение 3-5 суток, а иногда энтеральное питание.
Лечение поджелудочной железы народными средствами
Гомеопатией
Лечение панкреатита гомеопатией назначается пациентам в совокупности со строгой диетой, иногда с назначением инсулина (энзимов или гормонов). Процедура проводится в условиях стационара. Это консервативный терапевтический метод, который устанавливает для пациента жесткие рамки. Лечение позволяет достичь стойкой ремиссии хронического панкреатита, избежать осложнений. Иногда, при соблюдении режима и требований врача, человек излечивается полностью.
Можно ли вылечить панкреатит полностью

Каждый, кто столкнулся с проблемой, задается вопросом: «Хронический панкреатит можно ли вылечить полностью?». Есть мнение, что навсегда нельзя. Это останавливает людей от дальнейшего лечения. Вылечить панкреатит могут те, кто не бросает попытки и добивается успеха, избавившись от недуга.
Лечение хронического панкреатита в стадии обострения продлевают до полного выздоровления. Иначе признаки заболевания появятся вновь. Воспаление поджелудочной железы губительно для организма. Для предотвращения серьезных осложнений важно начать терапию на ранних стадиях. Начиная с нескольких дней голода, продолжая строгой диетой и медицинскими препаратами, иногда удается победить недуг. Успех процедуры зависит от заболевшего, его силы воли и ответственности. Врач помогает снять острую боль и дает наставления. Дальнейшее выздоровление в руках пациента.
Если человек дорожит здоровьем, то он выполнит следующие рекомендации по лечению панкреатита:
- Отказаться от вредных привычек.
- Правильно питаться.
- Избегать стресса.
Какой врач лечит панкреатит
Для успешного лечения поджелудочной железы важно обратиться к нужному специалисту. Данное заболевание входит в компетенцию ряда специалистов и требует обследования у каждого:
- При острой боли направляют к хирургу.
- После этого – к гастроэнтерологу.
- Пациент должен провериться у эндокринолога на осложнения по профилю.
- После выписки – наблюдение у терапевта.
Видео: как лечить поджелудочную железу в домашних условиях
Современные методы лечения панкреатита способствуют борьбе с осложнениями, острой болью, предотвращают частые обострения. Комплексный подход к борьбе с недугом, правильный образ жизни и действенные лекарства избавят от дискомфорта и неприятных ощущений. В представленном ниже видео вы увидите рекомендации по проведению терапии в домашних условиях.
Панкреатит – довольно распространенная проблема взрослых и детей. С таким диагнозом происходит воспаление поджелудочной железы, чем старше человек, тем тяжелее может протекать патология.
Обязательно надо знать симптомы и лечение панкреатита у взрослых людей, чтобы не допускать дегенеративных изменений в железе. У женщин заболевание диагностируется чаще, чем у мужчин.
Основные причины
Среди возможных причин появления панкреатита у взрослого человека можно выделить несколько основных:
- Частое употребление спиртных напитков, в результате чего воспаление начинается из-за этилового спирта, который не может расщепляться в поджелудочной.
- Частое употребление вредной пищи, жирных продуктов, еды быстрого питания.
- Наличие конкрементов в желчном пузыре и каналах.
- Дуоденит.
- Язва в области ЖКТ.
- Проведение операций в области брюшной полости.
- Травмы живота и внутренних органов.
- Неправильное употребление медикаментозных средств, что дают сбои работы поджелудочной железы.
- Инфекционные болезни, к которым можно отнести гепатиты вирусного характера.
- Заражение организма глистами.
- Неправильное строение каналов поджелудочной железы, что относится к врожденным дефектам.
- Сбои обменных процессов.
- Нарушение гормонального фона.
Не всегда удается установить точную причину развития болезни. Причем сам панкреатит может протекать в нескольких формах и видах.
Для каждого из которых характерны свои симптомы.
Симптомы и виды
Подвидов болезни в медицине выделяют несколько, а признаки зависят от степени тяжести, времени диагностирования болезни и формы течения.
Основные симптомы, которые могут быть у взрослого человека таковы:
- Резкие боли под ребрами с левой стороны, которые могут иррадиировать в другие части тела.
- Рост температуры и быстрое снижение артериального давления.
- Ухудшение аппетита, появление диспепсических нарушений.
- Шок и обморочное состояние.
- Изменение цвета кожи к бледному или желтому.
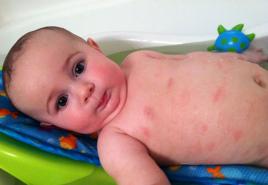
- Сыпь на теле.
- Раздраженность.
В зависимости от причин панкреатита, его делят на разные виды и формы, соответственно основные признаки и методы лечения изменяются.
Острый панкреатит
Основной симптом острого панкреатита у взрослого человека – развитие резких болей под ребром с левой стороны.
Исходя из того, какая часть поджелудочной железы воспалена больше, основной признак может переходить в разные части тела, бывает проявление справа, в пояснице или спине.
В таком состоянии надо максимально быстро и своевременно обратиться за помощью к медикам, чтобы исключить появление болевого шока.
Кроме боли у взрослого при панкреатите в острой фазе будут другие проявления:
- Лихорадочное состояние.
- Постоянные скачки давления.
- Появление холодного пота.
- Изменение цвета кожи к бледности.
- В области пупка и по всей пояснице может появляться синий оттенок кожи, пятна синего цвета.
- Иногда при остром течении может быть не бледность, а пожелтение кожи.
- Развивается тошнота, икота и отрыжка, особенно после еды. Возможна рвота с частицами желчи.
- Нарушается стул, кал имеет резкий неприятный запах, становится пенистым, а сама частота увеличивается.
- Развивается метеоризм, запор и общий дискомфорт в области живота.
При появлении описанных признаков надо сразу обратиться к доктору. Скорее всего, пациента госпитализируют для качественного проведения лечения, исключения возможных осложнений.
Хронический панкреатит
Признаки хронического панкреатита у взрослых проявляются с меньшей интенсивностью, а в самом начале развития болезни их может не быть вовсе.
Очень часто основные симптомы маскируются под другие болезни соматического характера. К ним можно отнести гастрит, дискинезию и другие патологии ЖКТ.
Подобно острой форме болезни, симптомы хронического панкреатита у взрослых начинаются появляться в виде болей.
Чаще всего они начинаются под ребрами со стороны поджелудочной железы, после чего иррадиируют в спину или с разных сторон.
Болевой синдром может разливаться или опоясывать. При положении лежа на спине, симптом усиливается, а в сидячем полунаклонном положении уменьшается.
Боли при хронической болезни появляется часто после трапезы, когда не используется диета, используются жирные и тяжелые продукты питания.
Также проблемы начинаются во время употребления алкогольных напитков, после их применения боль развивается не сразу, а через несколько суток.
В редких случаях пациенты ощущают боли не со стороны воспаленного органа, а в сердце, поэтому путают заболевание со стенокардией.
Существуют другие симптомы хронического панкреатита у взрослых, которые могут время от времени проявляться:
- Снижается аппетит, начинается отвращение на определенные продукты или блюда.
- Появляются диспепсические расстройства, в виде икоты, отрыжки, выделения слюны и тошноты.
- Нарушается стул, появляется диарея, стул подобен каше, а в каловой массе можно увидеть части жира, продуктов питания, которые не смогли нормально перевариться.
- Вздутие живота, между трапезами начинается сильное урчание.
- При длительном течении патологии, возможно снижение веса.
- Несущественный рост температуры.
- Раздражительность.
- Постоянная усталость и слабость.
- Нарушения сна.
Когда диагностирован хронический панкреатит, симптомы и лечение у взрослых будут разными, за счет разного вида болезни:
- Бессимптомный. Такая форма не характеризуется болями и другими нарушениями, поэтому многие люди даже не знают о наличии панкреатита.
- Болевой. Вид болезни проявляется сильными болями, разного характера. Зачастую проблема начинается после трапезы или употребления спиртного.
- Диспепсический. Заболевание такого вида будет характеризоваться постоянным расстройством ЖКТ, у больного может нарушение стула, вздутие, снижение массы тела.
- Псевдоопухолевый. Такое вид болезни очень похож на состояние при развитии раковых клеток и опухолей.
Если у человека появляются некоторые из описанных симптомов, что говорят о хроническом течении болезни, то надо сразу обратиться к доктору для диагностирования и консультирования.
Время от времени хроническая форма патологии будет обостряться, а само течение панкреатита будет длительным, может сопровождать человека всю жизнь.
Чтобы исключить обострения симптомов, перевести патологию в состояние длительной ремиссии, потребуется использовать правильное питание, образ жизни, использовать рекомендации лечащего врача.
Даже если нет характерных признаков проявления, то заболевание может прогрессировать, в результате чего ткани поджелудочной железы постепенно умирают, орган разрушается и дает сбои.
Здоровые частицы заменяются соединительными, возможно присоединение осложнений, которые становятся причиной летального исхода.
Реактивный
Реактивный панкреатит развивается за несколько часов. Основная причина такого вида болезни заключается в воспалительном процессе других органов ЖКТ.
Также проблема может появиться по причине проведенных операций на брюшной полости или травм живота.
В некоторых случаях реактивное развитие патологии появляется после употребления медикаментозных средств.
Основные симптомы болезни дополняются распадом тканей. Пациенты могут жаловаться на следующее состояние:
- Боли, что появляются в брюшной полости и отдают в поясницу.
- Тошноту и рвоту, после которой не появляется улучшение состояния.
- Метеоризм и нарушение работы ЖКТ.
При реактивном панкреатите пациента надо максимально быстро госпитализировать, чтобы исключить возможные осложнения.
Самое опасное в таком состояние – перитонит, что может вызывать летальный исход.
Билиарный
Билиарная форма болезни появляется в результате уже развитого воспаления желчного пузыря и дискинезии.
Проблема появляется в результате выброса желчи в каналы поджелудочной, после этого появляется сильная боль, отдающая в плече, спину.
Оли могут быть после еды, появляются через 2-3 часа. Также симптом начинается при питье спиртных напитков, сладких газировок.
Общее недомогание дополняется привкусом горечи в полости рта, ростом температуры, а также изменением цвета кожи.
Геморрагический
Такой панкреатит относится к подвиду острой формы, но отличается очень быстрым изменением структуры железы, ее разрушением.
Также нарушается состояние сосудов, возможен их разрыв. От такого вида болезни нередко наступает смертельный исход.
Признаки панкреатита у взрослых при геморрагической форме отличаются по силе. Зачастую появляется острая боль в животе, что может отдавать в сердце, другие части тела.
Воспаление характеризуется такими дополнениями:
- Озноб.
- Рост температуры.
- Рвота.
- Общая интоксикация.
Тяжелое течение болезни без оказания должной терапии приводит к гипоксии тканей. Задачей лечения является купирование болей, остановка изменения поджелудочной железы, а также профилактика осложнений.
После купирования острых симптомов делается дальнейшее лечение, которое должно быть в условиях больницы.
Диагностирование
Чтобы определить тяжесть болезни, состояние поджелудочной железы, а также назначить лечение, первоначально проводится диагностирование пациента.
Для этого проводится визуальный осмотр брюшной полости, а также пальпация живота, для оценки интенсивности болей.
Данный метод не дает возможности полноценно оценить состояние поджелудочной железы, ее увеличение, возможно, ощутить, если человек худощавого телосложения.
Даже опытные доктора не могут установить диагноз только по сбору симптомов и пальпации. Для определения состояния и течения панкреатита потребуется провести другие диагностические мероприятия:
- Проводится сбор крови, кала и мочи для анализа.
- Делается рентгенография и УЗИ.
- КТ, гастроскопия.
Методика диагностирования может корректироваться в каждом конкретном случае. Поэтому указанные способы могут дополняться или сокращаться.
Лечение острой формы
Как только появляется панкреатит в острой форме больному надо сразу проводить лечение.
Первым делом используется строгая диета, которая сокращает воспалительный процесс и купирует основные симптомы болезни.
Первая неделя лечится при помощи голодания, все продукты питания исключаются на 2-3 суток, разрешается пить только минеральную щелочную воду.
После 3 дней в рацион постепенно можно вводить продукты, которые будут легкими для пищеварительной системы.
Для поддержания сил больному назначают питательные вещества, которые вводятся капельным путем.
Если при панкреатите появляется рвота, которая не проходит долгое время и не позволяет нормально питаться, то продукты вводятся напрямую в желудок через зонд.
Консервативное лечение
Лечение острой формы болезни проводится в условиях больницы. Взрослому человеку потребуется использовать медикаментозные препараты, которые позволяют восстановить работу органа и общее состояние организма.
Для этого используют такие средства:
- Применяется капельница на основе солевого раствора, для лечения вводят Реополигюкин или Реосорбилакт.
- Для купирования резких болей применяют спазмолитические или обезболивающие препараты, к примеру, Но-шпа или Кетанов. Они вводятся в вену или мышцу.
- Устранить отечность и ускорить вывод лишней жидкости возможно при помощи мочегонных препаратов, к которым входит Лазикс, Диакарб или Фуросемид.
- Сильную рвоту купируют уколами на основе Метоклопрамида или Цекурала.
- Для снижения нагрузки и обеспечения отдыха воспаленной железе применяются лекарства, способные подавить негативное действие ферментов. Вводится препарат Контривен или Трасилол.
- Осуществляется поливитаминная терапия.
Лекарства для терапии могут назначаться только после проведения тщательного диагностирования.
Если методы консервативного лечения не дают результатов, тогда врач может назначить хирургический метод терапии.
Питание
При воспалении поджелудочной железы потребуется соблюдать строгую диету, рацион полностью корректируется.
Также полезны будут мясные или рыбные блюда, а метод приготовления используется только вареный. Мясо и рыба применяют диетических сортов без жира.
Общее меню должно включать вареные продукты или сделанные на пару. Из сладкого разрешается минимальное количество меда.
Важно кушать дробными порциями, часто. Допускается использование овощей, кроме помидор, обезжиренные молочные продукты, чаи на основе трав, узвары или вода без газа.
Основные правила питания указывает доктор, они же прописаны в диетическом столе №5п по Певзнеру.
Народные средства
Кроме использования медикаментов и правильного питания, при панкреатите нередко используют средства народной медицины.
Они могут применяться самостоятельно или совместно с таблетками и другими лекарствами.
Среди эффективных рецептов можно выделить:
- Овсяный кисель. Для приготовления надо промыть, высушить и перемолоть в кофемолке овес. Полученная мука заливается кипятком, варится до 5 минут, постоянно помешивая, что исключает подгорание. После настаивания и процеживания пить кисель на протяжении 1 месяца.
- Настой шиповника. На 1 ст.л. плодов добавить 200 мл кипятка и оставить настояться на пару часов, после процеживания употреблять до начала трапезы по 100-150 мл.
- Картофельно-морковный сок. Такое сочетание позволяет убрать боли, улучшает пищеварительную систему. Для приготовления нужно пропустить овощи через соковыжималку из расчета 1 морковь и 2 картошки среднего размера. Полученный напиток пить дважды в сутки до трапезы по 1-2 ст.л. Курс лечения от 1 недели.
- Настойка барбариса. Для лечения используется корень растения. 100 грамм продукта измельчается и заливается 500 мл водки. Средство оставляется на месяц для настаивания, после приготовления процеживания, употребляется по 1 ст.л. до трапезы. Во время обострений панкреатита надо использовать настойку на протяжении 2-4 недель.
Перед использованием любого рецепта из народной медицины надо обсудить его с доктором. Это исключается ухудшение состояния.
Основой лечения болезни должно быть употребление медикаментов и правильное питание.
Лечение хронического панкреатита
Во время ремиссии, когда заболевание переходит в хроническую фазу, лечение проводится только правильным питанием.
В рационе не используются жирная пища, а также сокращается употребление углеводов. Белки надо увеличивать, чтобы суточная норма составляла 120-150 грамм.
Обязательно нужно придерживаться правильного образа жизни, отказаться от пагубных привычек и заниматься спортом.
Правильный подход к хроническому панкреатиту позволяет улучшить качество жизни и забыть о характерных симптомам, рецидивах.
Консервативное лечение
Взрослые люди не всегда придерживаются правильного питания, могут употреблять спиртное, поэтому хронический панкреатит время от времени обостряется.
Для лечения могут использоваться медикаменты, среди которых выделяют:
- Антибиотики, точные препараты может определить только доктор.
- Обезболивающие средства и спазмолики, чтобы купировать боли. Для лечения принимают таблетки Папаверин или Дротаверин.
- Ферментативные препараты могут использоваться для улучшения пищеварительной системы. Рекомендуется использовать Мезим, Креон или Панкреатин.
- Сократить кислотность в желудке можно препаратами Алмагель или Маалокс.
Сразу после обострений больному придется немного поголодать, можно пить только минеральную воду без газа, небольшими глотками.
Через время можно будет кушать малыми порциями и часто, но не использовать жирные и углеводные продукты.
Среди разрешенных продуктов можно выделить:
- Вареные растительные продукты.
- Диетические виды мясных и рыбных продуктов.
- Фрукты без выраженного вкуса.
- Кефир и творог с низким содержанием жирности.
- Чаи на травах, воды, кисели.
Описанное питание не нуждается в большом количестве ферментов, за счет чего дискомфорт проходит, нагрузка с поджелудочной железы снимается.
Народные средства
В хронической форме можно использовать народные средства, как для купирования симптомов, так и для профилактики обострений.
Для этого лучше всего отдать предпочтение следующим рецептам:
- Сбор трав. Для приготовления соединяется ромашка, календула и тысячелистник. На 1 ст.л. смеси добавляется стакан кипятка, оставляется на 30 минут, после чего принимается за 30 минут до трапезы по 3-4 раза в сутки.
- Чай с мятой и медом. Такой напиток улучшит вывод желчи, оказывает успокоительное действие. Чай можно использовать постоянно без ограничений и привязке к еде.
- Масло шиповника. Принимать его по 1 ч.л. при хронической фазе на протяжении 10 суток.
Перед использованием средства народной медицины надо получить одобрение доктора.
Возможные осложнения
Панкреатит без правильной терапии может вызвать ряд осложнений, которые не только ухудшают состояние здоровья и качество жизни, но могут стать причиной летального исхода.
Среди возможных осложнений выделяют:
- Абсцесс. Появление проблемы характеризуется скоплением гноя в поджелудочной железе, начинается осложнение в результате отмирания тканей и инфицирования. Зачастую абсцесс развивается на 2 недели обострения.
- Асцит. Появляется при попадании панкреатического сока с ферментами в брюшную полость. После этого в брюшной полости начинается большое скопление экссудата.
- Сужение желчного протока. Появляется нарушение в результате сильного отека поджелудочной железы, распознать осложнение можно по желтухе.
- Кровотечения ЖКТ. Происходит проблема при разрыве кисты во время обострений. Лечение проводится оперативными методами.
Есть и более серьезные осложнения, среди которых перитонит и заражение крови, именно они часто приводят к летальному исходу.
Чтобы не допустить развития панкреатита у взрослого человека или исключить его обострения надо придерживаться правильного рациона и образа жизни, а также заниматься профилактикой.
Полезное видео
Заболевания органов пищеварения являются одними из самых распространенных. Несбалансированное питание и вредные привычки губительно действуют на внутренние органы. Одной из первых страдает поджелудочная железа.
О симптомах и лечении хронического панкреатита у взрослых должен знать каждый человек, чтобы вовремя выявить патологию и предпринять необходимые меры.
Чем характеризуется патология?
Панкреатит является достаточно опасной и серьезной патологией. Под воздействием неблагоприятных факторов в поджелудочной железе начинается процесс воспаления, в результате чего нарушается процесс выработки ферментов, а также затрудняется их движение в кишечник. Это приводит к тому, что железа начинает самопереваривание. Панкреатит опасен для всего организма.
При его развитии начинается выработка токсинов, которые поражают другие внутренние органы.
Количество случаев развития данной патологии увеличилось в разы за последние десятилетия. Панкреатит сопровождается характерными симптомами и требует длительного лечения.
Осторожно, панкреатит! Видео:
По каким причинам возникает патология?
Наиболее вероятным фактором появления панкреатита является алкогольная зависимость . Употребление большого количества крепкого алкоголя приводит к развитию спазма сфинктера железы, в результате чего ферменты скапливаются, железа начинает самопереваривание.
Также к причинам относят:
наличие желчекаменной болезни;
развитие патологий других внутренних органов пищеварения;
табакокурение;
неправильное питание, преобладание в рационе жирной, острой или сладкой пищи;
отравление организма;
травмы поджелудочной железы в результате механического воздействия;
вирусные поражения;
хирургические вмешательства;
стрессовые ситуации и депрессии;
период беременности.
Формы
Заболевание может протекать в нескольких формах:
- острая;
- хроническая;
- реактивная.
Острый панкреатит может также иметь разные формы, у которых отличаются симптомы и лечение:
- Интерстициальная сопровождается острым отеком органа;
- Геморрагическая характеризуется внутренними кровоизлияниями;
- При остром некрозе появляются очаги распада тканей железы;
- Холецистопанкреатит сопровождается холециститом;
- Гнойная форма подразумевает появление гнойных очагов.
Все формы острого панкреатита могут переходить одна в другую. При этом процессы воспаления в поджелудочной железе всегда приводят к некрозам ткани. Именно поэтому патология требует немедленного лечения.

Хронический панкреатит представляет собой воспалительный процесс во внутреннем органе, который развивается медленно, но также приводит к нарушениям его функционирования. Как правило, такая форма заболевания имеет периоды обострений и ремиссии.
Этот тип может протекать практически без симптомов. Болевые ощущения часто возникают только при обострении хронического панкреатита.
Выделяют также реактивный панкреатит , который представляет собой острый скоротечный приступ заболевания. Он развивается при наличии патологий других внутренних органов – желудка, желчного пузыря, печени или двенадцатиперстной кишки.
Он характеризуется стремительным развитием симптоматики за считанные секунды.
Как правило, такой панкреатит часто встречается у маленьких детей. Причиной этому не до конца сформированный пищеварительный тракт и иммунитет.
Симптомы
Симптоматика заболевания зависит от его стадии и формы протекания. На начальной стадии они практически отсутствуют. Первые признаки начинают проявляться уже тогда, когда в поджелудочной железе развиваются опасные изменения.
Хроническая форма панкреатита сопровождается тошнотой, изжогой, отрыжкой. В некоторых случаях может отмечаться потеря аппетита и снижение веса больного. При длительном течении заболевания может развиваться желтизна на коже и глазных белках. Кожа при этом становится сухой и на ней появляются небольшие красные пятна.
При нарушении диетического питания и употреблении жирной пищи или алкоголя возникают периоды обострения.
Основные симптомы обострения панкреатита:
- cильные боли в районе желудка с левой стороны;
- болезненность может носить опоясывающий характер;
- приступы тошноты и рвоты с желчью;
- смена запоров и поносов;
- высокая температура тела;
- горечь во рту;
- вздутие, повышенное газообразование;
- потеря аппетита;
- приступы икоты, сухости во рту;
- падение артериального давления;
- одышка;
- налет на языке.
При появлении подобных симптомов следует незамедлительно обратиться к врачу.
Чем быстрее будет поставлен диагноз и начато лечение, тем меньше риск развития серьезных осложнений. Категорически запрещено заниматься самолечением!
5 упражнений от панкреатита. Видео:
Диагностика
Несмотря на то, что симптомы острого панкреатита всегда ярко выражены, врач должен провести обследование для уточнения формы и тяжести заболевания. Только после постановки точного диагноза подбирается терапия.
Среди основных методов диагностики заболевания применяют:
- исследование урины;
- изучение каловых масс;
- анализы крови (общий и биохимический );
- УЗИ органов брюшной полости;
- рентген;
- эндоскопия;
- лапароскопия;
- КТ или МРТ.
Лечение
Методы терапии панкреатита подбираются в зависимости от формы и стадии протекания заболевания. Но, как правило, данная патология требует изменения образа жизни и постоянной терапии на протяжении всей оставшейся жизни.
Прекращение лечения и возврат к вредным привычкам приводят к обострениям и ухудшению состояния больного.

Терапия при острой форме
При возникновении острой формы заболевания в первые сутки следует полностью исключить пищу и питье. На вторые сутки разрешается принимать чистую негазированную воду. Для успокоения железы необходимо положить на живот грелку со льдом.
Острый панкреатит требует немедленной медицинской помощи. Поэтому необходимо вызвать бригаду скорой помощи. До ее приезда разрешается принять обезболивающее средство (например, Но-шпу ).
В условиях стационара пациенту назначаются следующие лекарства при панкреатите острой формы:
- cолевые растворы или плазмозаменители;
- обезболивающие средства (Но-шпа, Папаверин, Кетанов );
- диуретические препараты для снятия отека железы (Фуросемид, Даикарб );
- противорвотные средства (Церукал, Метоклопрамид );
- препараты для задержки выработки ферментов (Контривен, Трасилол );
- витаминные комплексы.
Голодание может продолжаться до 5 дней, в некоторых случаях даже до 2 недель. В это время ставят капельницы с питательными веществами. Введение продуктов начинается маленькими порциями. Первыми разрешено вводить кефир и творог.
При отсутствии улучшения от медикаментозного лечения назначается хирургическое. В данном случае характер операции зависит от вида осложнения:
- удаление камней из протоков;
- удаление очагов воспаления;
- удаление кисты;
- удаление нервных окончаний, отвечающих за выработку ферментов;
- полное или частичное удаление поджелудочной железы;
- полное или частичное удаление желудка или желчного пузыря;
- проведение обходных протоков;
- освобождение сфинктера.

Лечение хронического панкреатита
Панкреатит может не доставлять больному неприятных ощущений долгое время. В случае выявления патологии человеку необходимо в первую очередь придерживаться определенной диеты.
Именно правильное питание становится основой лечения и позволяет избежать обострений.
Основы диеты при патологии:
Нарушение диетического питания приводит к осложнению заболевания и возникновению болевых ощущений. Как лечить хронический панкреатит при обострении?
В таких случаях применяются медикаментозные средства:
- анальгетики для снятия боли (Но-шпа, Папаверин );
- антибиотики для уменьшения воспаления (Амоксициллин );
- ферментные средства для улучшения пищеварения (Мезим, Панкреатин, Фестал );
- препараты для снижения кислотности (Ренни, Маалокс ).

Народная медицина
В народной медицине имеется немало рецептов, которые помогают улучшить самочувствие и нормализовать работу поджелудочной железы:
Народная медицина является вспомогательным методом лечения. Все рецепты должны согласовываться с лечащим врачом.

Опасность заболевания
Хронический панкреатит при длительном течении без необходимого лечения не только приводит к нарушению обмена веществ и процесса пищеварения, но и может повлечь за собой серьезные осложнения .
Воспалительные процессы в тканях поджелудочной железы угрожают работе всего организма.
Прогноз и профилактика
Панкреатит относится к таким заболеваниям, которые невозможно полностью вылечить. Причина этого кроется не в том, что медицина плохо развита, а в специфике самого заболевания.
– прогрессирующее воспалительно-деструктивное поражение поджелудочной железы, приводящее к нарушению ее внешне- и внутрисекреторной функции. При обострении хронического панкреатита возникает боль в верхних отделах живота и левом подреберье, диспепсические явления (тошнота, рвота, изжога, вздутие живота), желтушность кожных покровов и склер. Для подтверждения хронического панкреатита проводится исследование ферментов пищеварительной железы, УЗИ, РХПГ, биопсия поджелудочной железы. Основные принципы терапии включают соблюдение диеты, прием медикаментов (спазмолитиков, гипосекреторных, ферментных и др. препаратов), при неэффективности – оперативное лечение.


Общие сведения
Хронический панкреатит – это воспалительное заболевание поджелудочной железы длительного рецидивирующего течения, характеризующееся постепенным патологическим изменением ее клеточной структуры и развитием функциональной недостаточности. В гастроэнтерологии на долю хронического панкреатита приходится 5-10 % всех заболеваний органов пищеварения. В развитых странах в последнее время хронический панкреатит «молодеет», если ранее он был характерен для лиц 45-55 лет, то теперь пик заболеваемости у женщин приходится на 35-летний возраст.
Мужчины страдают хроническим панкреатитом несколько чаще, чем женщины, за последнее время доля панкреатита на фоне злоупотребления алкоголем возросла с 40 до 75 процентов среди факторов развития этого заболевания. Также отмечен рост возникновения злокачественных новообразований в поджелудочной железе на фоне хронического панкреатита. Все чаще отмечают прямую связь хронических панкреатитов с повышением заболеваемости сахарным диабетом .

Причины
Алкоголь является непосредственно токсическим для паренхимы железы фактором. При желчекаменной болезни воспаление становится результатом перехода инфекции из желчных протоков в железу по сосудам лимфатической системы, развитием гипертензии желчевыводящих путей, либо непосредственным забросом желчи в поджелудочную железу.
Другие факторы, способствующие развитию хронического панкреатита:
- стойкое повышение содержания ионов кальция в крови;
- гипертриглицеринэмия;
- применение лекарственных средств (кортикостероиды, эстрогены, тиазидные диуретики, азатиоприн);
- продолжительный стаз секрета поджелудочной железы (непроходимость сфинктера Одди вследствие рубцовых изменений дуоденального сосочка);
- генетически обусловленный панкреатит;
- идиопатический панкреатит (неясной этиологии).
Классификация
Хронический панкреатит классифицируют:
- по происхождению : первичный (алкогольный , токсический и др.) и вторичный (билиарный и др.);
- по клиническим проявлениям : болевой (рецидивирующий и постоянный), псевдотуморозный (холестатический, с портальной гипертензией, с частичной дуоденальной непроходимостью), латентный (клиника невыраженная) и сочетанный (выражено несколько клинических симптомов);
- по морфологической картине (кальцифицирующий, обструктивный, воспалительный (инфильтративно-фиброзный), индуративный (фиброзно-склеротический);
- по функциональной картине (гиперферментный, гипоферментный), по характеру функциональных нарушений могут выделять гиперсекреторный, гипосекреторный, обтурационный, дуктулярный (секреторную недостаточность также делят по степени выраженности на легкую, среднюю и тяжелую), гиперинсулинизм , гипоинсулинизм (панкреатический сахарный диабет);
Хронический панкреатит различают по тяжести течения и структурных нарушений (тяжелый, средней степени тяжести и легкий). В течение заболевания выделяют стадии обострения, ремиссии и нестойкой ремиссии.
Симптомы хронического панкреатита
Зачастую первоначальные патологические изменения в тканях железы при развитии хронического панкреатите протекают без симптомов. Либо симптоматика слабовыражена и неспецифична. Когда возникает первое выраженное обострение, патологические нарушения уже довольно значительны.
Основной жалобой при обострении хронического панкреатита чаще всего является боль в верней части живота, в левом подреберье, которая может приобретать опоясывающий характер. Боль либо выраженная постоянная, либо носит приступообразный характер. Боль может иррадиировать в область проекции сердца. Болевой синдром может сопровождаться диспепсией (тошнота, рвота, изжога, вздутие живота, метеоризм). Рвота при обострении хронического панкреатита может быть частой, изнуряющей, не приносящей облегчения. Стул может иметь неустойчивый характер, поносы чередоваться с запорами. Снижение аппетита и расстройство пищеварения способствуют снижению массы тела.
С развитием заболевания частота обострений, как правило, увеличивается. Хроническое воспаление поджелудочной железы может приводить к повреждению, как самой железы, так и смежных тканей. Однако могут пройти годы, прежде чем появятся клинические проявления заболевания (симптомы).
При внешнем осмотре у больных хроническим панкреатитом часто отмечают желтушность склер и кожных покровов. Оттенок желтухи коричневатый (обтурационная желтуха). Побледнение кожных покровов в сочетании с сухостью кожи . На груди и животе могут отмечаться красные пятнышки («красные капли»), не пропадающие после надавливания.
Живот при пальпации умеренно вздут в эпигастрии, в области проекции поджелудочной железы может отмечаться атрофия подкожной жировой клетчатки. При пальпации живота – болезненность в верхней половине, вокруг пупка, в левом подреберье, в реберно-позвоночном углу. Иногда хронический панкреатит сопровождается умеренной гепато- и спленомегалией .
Осложнения
Ранними осложнениями являются: обтурационная желтуха вследствие нарушения оттока желчи, портальная гипертензия , внутренние кровотечения вследствие изъязвления или прободения полых органов ЖКТ, инфекции и инфекционные осложнения (абсцесс, парапанкреатит, флегмона забрюшиннной клетчатки, воспаление желчных путей).
Осложнения системного характера: мультиорганные патологии, функциональная недостаточность органов и систем (почечная , легочная , печеночная), энцефалопатии , ДВС-синдром . С развитием заболевания могут возникать кровотечения пищевода, снижение массы тела, сахарный диабет, злокачественные новообразования поджелудочной железы.
Диагностика
Для уточнения диагноза гастроэнтеролог назначает лабораторные исследования крови, кала, методы функциональной диагностики.
Общий анализ крови в период обострения, как правило, показывает картину неспецифического воспаления. Для дифференциальной диагностики берут пробы на активность ферментов поджелудочной железы в крови (амилаза, липаза). Радиоиммунный анализ выявляет повышение активности эластазы и трипсина. Копрограмма выявляет избыток жиров, что позволяет предположить ферментную недостаточность поджелудочной железы.
Исследовать размер и структуру паренхимы поджелудочной железы (и окружающих тканей) можно с помощью УЗИ органов брюшной полости , КТ или МРТ поджелудочной железы . Сочетание ультразвукового метода с эндоскопией – эндоскопическая ультрасонография (ЭУС) позволяет детально исследовать ткань железы и стенки ЖКТ изнутри.
При панкреатите используют эндоскопическую ретроградную панкреатохолангиографию – рентгеноконтрастное вещество вводят эндоскопически в дуоденальный сосочек.
При необходимости уточнить способность железы к выработке тех или иных ферментов назначают функциональные тесты со специфическими стимуляторами секреции тех или иных ферментов.
Лечение хронического панкреатита
Лечение осуществляется консервативно или хирургическим путем в зависимости от тяжести течения заболевания, а также от присутствия или развития осложнений.
Консервативная терапия
- Диетотерапия. Больным хроническим панкреатитом в период тяжелого обострения рекомендовано воздержаться от энтерального питания, при стухании назначают диету № 5Б. При хроническом панкреатите употребление алкоголя категорически запрещено, из рациона убирают острую, жирную, кислую пищу, соленья. При панкреатите, осложненном сахарным диабетом, – контроль сахаросодержащих продуктов.
- Обострение хронического панкреатита лечат так же, как и острый панкреатит (симптоматическая терапия, обезболивание, дезинтоксикация, снятие воспаления, восстановление пищеварительной функции).
- Для панкреатитов алкогольного генеза отказ от употребления спиртосодержащих продуктов является ключевым фактором лечения, в легких случаях приводящим к облегчению симптоматики.
Показаниями к резекция.
Для профилактики обострений хронического панкреатита необходимо соблюдать все рекомендации врача по режиму питания и образа жизни, регулярно (не реже 2-х раз в год) проходить обследование. Важную роль в продлении ремиссии и улучшении качества жизни больных хроническим панкреатитом играет санаторно-курортное лечение.
Прогноз
При следовании рекомендациям по профилактике обострений хронический панкреатит протекает легко и имеет благоприятный прогноз выживаемости. При нарушении диеты, приеме алкоголя, табакокурении и неадекватном лечении прогрессируют дистрофические процессы в ткани железы и развиваются тяжелые осложнения, многие из которых требуют хирургического вмешательства и могут привести к летальному исходу.